Injerto óseo - Bone grafting
| Injerto óseo | |
|---|---|
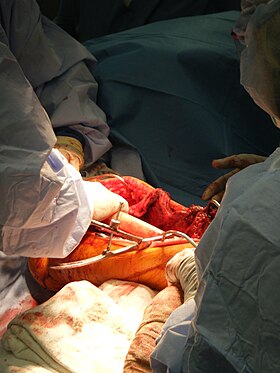 Un cirujano coloca un injerto óseo en su posición durante el rescate de una extremidad.
| |
| ICD-9-CM | 78,0 |
| Malla | D016025 |
| MedlinePlus | 002963 |
El injerto óseo es un procedimiento quirúrgico que reemplaza el hueso faltante para reparar fracturas óseas que son extremadamente complejas, representan un riesgo significativo para la salud del paciente o no cicatrizan adecuadamente. Algunas fracturas pequeñas o agudas se pueden curar sin injerto óseo, pero el riesgo es mayor para las fracturas grandes como las fracturas compuestas.
El hueso generalmente tiene la capacidad de regenerarse por completo, pero requiere un espacio de fractura muy pequeño o algún tipo de andamio para hacerlo. Los injertos óseos pueden ser autólogos (hueso extraído del propio cuerpo del paciente, a menudo de la cresta ilíaca ), aloinjertos (hueso de cadáver generalmente obtenido de un banco de huesos) o sintéticos (a menudo hechos de hidroxiapatita u otras sustancias naturales y biocompatibles ) con similares propiedades mecánicas al hueso. Se espera que la mayoría de los injertos óseos se reabsorban y reemplacen a medida que el hueso natural sana en unos meses.
Los principios involucrados en los injertos óseos exitosos incluyen osteoconducción (guiando el crecimiento reparador del hueso natural), osteoinducción (animando a las células indiferenciadas a convertirse en osteoblastos activos) y osteogénesis (las células óseas vivas en el material del injerto contribuyen a la remodelación ósea). La osteogénesis solo ocurre con tejido de autoinjerto y matrices de hueso celular de aloinjerto.
Mecanismo biologico
| Osteoconductora | Osteoinductivo | Osteogénico | |
|---|---|---|---|
| Aloplasto | + | - | - |
| Xenoinjerto | + | - | - |
| Aloinjerto | + | +/– | - |
| Autoinjerto | + | + | + |
El injerto óseo es posible porque el tejido óseo, a diferencia de la mayoría de los otros tejidos, tiene la capacidad de regenerarse por completo si se le proporciona el espacio en el que crecer. A medida que crece el hueso nativo, generalmente reemplazará el material del injerto por completo, lo que dará como resultado una región completamente integrada de hueso nuevo. Los mecanismos biológicos que justifican el injerto óseo son la osteoconducción, la osteoinducción y la osteogénesis.
Osteoconducción
La osteoconducción se denomina "la propiedad de un material para apoyar el crecimiento de tejido, el crecimiento de células osteoprogenitoras y el desarrollo para que se produzca la formación de hueso". En el contexto del injerto óseo, ocurre cuando el material del injerto óseo sirve como andamio para el crecimiento de hueso nuevo que es perpetuado por el hueso nativo. Los osteoblastos del margen del defecto que se está injertando utilizan el material del injerto óseo como un marco sobre el cual esparcirse y generar hueso nuevo. Los osteoblastos no se originan en el tejido del donante, sino a través del crecimiento interno de las células del huésped. La unión adecuada de productos químicos bioactivos (fosfato beta-tricálcico) en los implantes utilizados en la cirugía de injerto óseo permite la promoción de la osteoconductividad en el área del defecto. Como mínimo, un material de injerto óseo debería ser osteoconductor al estar compuesto por estos productos químicos bioactivos.
Osteoinducción
La osteoinducción implica la estimulación de las células osteoprogenitoras para diferenciarse en osteoblastos que luego comienzan la formación de hueso nuevo. El tipo de mediadores de células osteoinductoras más estudiado son las proteínas morfogenéticas óseas (BMP). Un material de injerto óseo que sea osteoconductor y osteoinductivo no solo servirá como un andamio para los osteoblastos existentes actualmente, sino que también desencadenará la formación de nuevos osteoblastos, promoviendo teóricamente una integración más rápida del injerto.
Osteopromoción
La osteopromoción implica la mejora de la osteoinducción sin la posesión de propiedades osteoinductivas. Por ejemplo, se ha demostrado que el derivado de la matriz del esmalte mejora el efecto osteoinductivo del aloinjerto óseo liofilizado desmineralizado (DFDBA), pero no estimula el crecimiento de hueso nuevo solo.
Osteogénesis
La osteogénesis ocurre cuando los osteoblastos vitales que se originan en el material del injerto óseo contribuyen al crecimiento de hueso nuevo junto con el crecimiento de hueso generado a través de los otros dos mecanismos.
Método
Dependiendo de dónde se necesite el injerto óseo, es posible que se solicite a otro médico para que realice la cirugía. Los médicos que realizan procedimientos de injerto óseo son comúnmente cirujanos ortopédicos , cirujanos de cabeza y cuello otorrinolaringológicos , neurocirujanos , cirujanos craneofaciales , cirujanos orales y maxilofaciales , cirujanos podiatras y periodoncistas , cirujanos dentales , cirujanos orales e implantólogos .
Autoinjerto
El injerto óseo autólogo (o autógeno) implica la utilización de hueso obtenido del mismo individuo que recibe el injerto. El hueso se puede extraer de huesos no esenciales, como de la cresta ilíaca , o más comúnmente en cirugía oral y maxilofacial, de la sínfisis mandibular (área del mentón) o de la rama mandibular anterior (la apófisis coronoides ); esto es particularmente cierto para los injertos en bloque , en los que se coloca un pequeño bloque de hueso entero en el área que se está injertando. Cuando se realizará un injerto en bloque, el hueso autógeno es el más preferido porque hay menos riesgo de rechazo del injerto porque el injerto se originó en el propio cuerpo del paciente. Como se indica en el cuadro anterior, dicho injerto sería osteoinductivo y osteogénico, además de osteoconductor. Un aspecto negativo de los injertos autólogos es que se requiere un sitio quirúrgico adicional, lo que de hecho agrega otra ubicación potencial para el dolor postoperatorio y las complicaciones.
El hueso autólogo se extrae típicamente de fuentes intraorales como el mentón o fuentes extraorales como la cresta ilíaca , el peroné , las costillas , la mandíbula e incluso partes del cráneo .
Todo el hueso requiere un suministro de sangre en el sitio trasplantado. Dependiendo de dónde se encuentre el sitio del trasplante y del tamaño del injerto, es posible que se requiera un suministro de sangre adicional. Para estos tipos de injertos, se requiere la extracción de la parte del periostio y los vasos sanguíneos que lo acompañan junto con el hueso del donante. Este tipo de injerto se conoce como injerto óseo vital .
También se puede realizar un autoinjerto sin una estructura ósea sólida, por ejemplo, utilizando hueso escariado de la espina ilíaca anterosuperior . En este caso, existe una acción osteoinductora y osteogénica, sin embargo, no existe una acción osteoconductora, ya que no existe una estructura ósea sólida.
Chin ofrece una gran cantidad de autoinjerto corticoesponjoso y un fácil acceso entre todos los sitios intraorales. Se puede recolectar fácilmente en el entorno de la oficina bajo anestesia local de forma ambulatoria. La proximidad de los sitios del donante y del receptor reduce el tiempo y el costo operatorio. El acceso quirúrgico conveniente, la baja morbilidad, la eliminación de la estancia hospitalaria, la incomodidad mínima en el lugar del donante y la prevención de cicatrices cutáneas son las ventajas adicionales.
Injerto de dentina
Hueso de dentina , hecho de dientes extraídos, la dentina comprende más del 85% de la estructura del diente, el esmalte consiste en mineral HA y comprende el 10% de la estructura del diente. La dentina es similar al hueso en su composición química, en volumen 70-75% es mineral HA y 20% matriz orgánica, en su mayoría colágeno fibroso tipo I. La dentina, como el hueso, puede liberar factores de crecimiento y diferenciación mientras es reabsorbida por los osteoclastos. Para que el injerto de dentina sea utilizable y esté libre de bacterias, algunas empresas han desarrollado procedimientos clínicos que incluyen el triturado, la clasificación y la limpieza de los dientes para su uso inmediato o futuro. En Corea, el Korea Tooth Bank llevó a cabo un bioreciclaje de los propios dientes de 38 000 pacientes desde enero de 2009 hasta octubre de 2012.
Aloinjertos
El hueso aloinjerto , como el hueso autógeno, se deriva de los seres humanos; la diferencia es que el aloinjerto se extrae de un individuo que no es el que recibe el injerto. El hueso de aloinjerto puede tomarse de cadáveres que hayan donado su hueso para que pueda ser utilizado por personas vivas que lo necesiten; normalmente se obtiene de un banco de huesos . Los bancos de huesos también suministran hueso de aloinjerto procedente de donantes de huesos humanos vivos (generalmente pacientes hospitalizados) que se someten a una artroplastia total de cadera electiva (cirugía de reemplazo total de cadera). Durante el reemplazo total de cadera, el cirujano ortopédico extrae la cabeza femoral del paciente, como parte necesaria del proceso de inserción de la prótesis de cadera artificial. La cabeza femoral es un área de hueso aproximadamente esférica, ubicada en el extremo proximal del fémur, con un diámetro de 45 mm a 56 mm en humanos adultos. La cabeza femoral del paciente se desecha con mayor frecuencia a la basura hospitalaria al final del procedimiento quirúrgico. Sin embargo, si un paciente cumple una serie de estrictos criterios reglamentarios, médicos y de historia social, y proporciona un consentimiento informado, su cabeza femoral puede depositarse en el banco de huesos del hospital.
Hay tres tipos de aloinjertos óseos disponibles:
- Hueso fresco o congelado
- Aloinjerto óseo liofilizado (FDBA)
- Aloinjerto óseo liofilizado desmineralizado (DFDBA)
Injertos aloplásticos
Los injertos aloplásticos pueden estar hechos de hidroxiapatita , un mineral natural que también es el principal componente mineral del hueso. Pueden estar hechos de vidrio bioactivo . La hidroxiapatita es un injerto óseo sintético, que es el más utilizado en la actualidad entre otros sintéticos debido a su osteoconducción, dureza y aceptabilidad por el hueso. El fosfato tricálcico que ahora se usa en combinación con hidroxiapatita da por tanto efecto de osteoconducción y reabsorbibilidad. Los polímeros, como algunos grados microporosos de PMMA y varios otros acrilatos (como el polihidroxiletilmetacrilato, también conocido como PHEMA), recubiertos con hidróxido de calcio para la adhesión, también se utilizan como injertos aloplásticos para su inhibición de infecciones y su resistencia mecánica y biocompatibilidad. Las algas marinas calcificantes como Corallina officinalis tienen una composición fluorohidroxiapatítica cuya estructura es similar a la del hueso humano y ofrece una reabsorción gradual, por lo que es tratada y estandarizada como injertos óseos aloplásticos "biomaterial fluorohidroxiapatítico".
Variantes sintéticas
El hueso artificial se puede crear a partir de cerámicas tales como fosfatos de calcio (por ejemplo, hidroxiapatita y fosfato tricálcico ), Biovidrio y sulfato de calcio ; todos los cuales son biológicamente activos en diferentes grados dependiendo de la solubilidad en el ambiente fisiológico. Estos materiales pueden doparse con factores de crecimiento , iones como el estroncio o mezclarse con aspirado de médula ósea para aumentar la actividad biológica. Algunos autores creen que este método es inferior al injerto óseo autógeno, sin embargo, la infección y el rechazo del injerto son un riesgo mucho menor y las propiedades mecánicas, como el módulo de Young, son comparables a las del hueso. La presencia de elementos como el estroncio puede resultar en una mayor densidad mineral ósea y una mayor proliferación de osteoblastos in vivo .
Espaciador temporal
Se puede usar un material sintético como un espaciador antibiótico temporal antes de ser reemplazado por un material más permanente. Por ejemplo, el procedimiento de Masquelet consiste en utilizar inicialmente PMMA mezclado con un antibiótico ( vancomicina o gentamicina ) durante 4 a 12 semanas y luego reemplazar el espacio con un injerto óseo autólogo. Puede usarse para tratar defectos óseos postraumáticos.
Xenoinjertos
El sustituto óseo de xenoinjerto tiene su origen en una especie distinta a la humana, como el hueso bovino (o hueso recientemente porcino) que puede liofilizarse o desmineralizarse y desproteinizarse. Los xenoinjertos generalmente solo se distribuyen como una matriz calcificada. Los corales de tipo madreporo o miliporo se recolectan y tratan para convertirlos en 'gránulos derivados de coral' (CDG) y otros tipos de xenoinjertos coralinos. Los xenoinjertos a base de coral son principalmente carbonato de calcio (y una proporción importante de fluoruros, útiles en el contexto del injerto para promover el desarrollo óseo), mientras que el hueso humano natural está hecho de hidroxiapatita junto con fosfato y carbonato de calcio: el material de coral se transforma industrialmente en hidroxiapatita mediante un proceso hidrotermal , produciendo un xenoinjerto no reabsorbible, o simplemente se omite el proceso y el material coralino permanece en su estado de carbonato de calcio para una mejor reabsorción del injerto por el hueso natural. Luego, el xenoinjerto de coral se satura con geles y soluciones que mejoran el crecimiento.
Factores de crecimiento
Los injertos mejorados con factor de crecimiento se producen utilizando tecnología de ADN recombinante. Consisten en factores de crecimiento humano o morfógenos ( proteínas morfogénicas óseas junto con un medio portador, como el colágeno).
Recuperación y cuidados posteriores
El tiempo que tarda una persona en recuperarse depende de la gravedad de la lesión que se está tratando y dura entre dos semanas y dos meses, con la posibilidad de que se prohíba el ejercicio vigoroso hasta por seis meses. El injerto de hueso femoral distal tarda hasta 6 meses en sanar.
Usos
Implantes dentales
El uso más común del injerto óseo es la aplicación de implantes dentales para restaurar el área desdentada de un diente faltante. Los implantes dentales requieren huesos debajo de ellos para soporte e integración adecuada en la boca. Como se mencionó anteriormente, los injertos óseos vienen en varias formas, como autólogos (de la misma persona), aloinjertos, xenoinjertos (principalmente hueso bovino) y materiales aloplásticos. Los injertos óseos se pueden utilizar antes de la colocación del implante o simultáneamente. Es posible que las personas que han sido edéntulas (sin dientes) durante un período prolongado no tengan suficiente hueso en los lugares necesarios. En este caso, se puede extraer hueso autólogo del mentón, de los orificios piloto de los implantes o incluso de la cresta ilíaca de la pelvis e insertarlo en la boca debajo del nuevo implante. Alternativamente, se puede utilizar hueso exógeno: el xenoinjerto es el más utilizado, porque ofrece la ventaja de una estabilidad de volumen excepcional a lo largo del tiempo. El aloinjerto ofrece la mejor calidad de regeneración pero tiene menor estabilidad de volumen. A menudo se utiliza una combinación de diferentes tipos de injertos óseos.
Por lo general, el injerto óseo se utiliza en bloque (como desde el mentón o desde la zona de la rama ascendente de la mandíbula inferior) o particulado, para poder adaptarlo mejor a un defecto.
El injerto de hueso dental es un procedimiento quirúrgico oral especializado que se ha desarrollado para restablecer la mandíbula perdida. Esta pérdida puede ser el resultado de una infección dental de un absceso , una enfermedad periodontal , un traumatismo o el proceso natural del envejecimiento. Hay varias razones para reemplazar el tejido óseo perdido y fomentar el crecimiento óseo natural, y cada técnica aborda los defectos de la mandíbula de manera diferente. Las razones por las que podría ser necesario un injerto óseo incluyen el aumento de los senos nasales , la preservación de la cavidad , el aumento de la cresta o la regeneración. Actualmente, existe alguna evidencia que respalda el uso de concentrados de plaquetas autólogos (fragmentos de células que contienen factores de crecimiento para promover la regeneración tisular) cuando se usa injerto óseo para tratar la enfermedad de las encías.
Eje del peroné
Otro injerto de hueso común, que es más sustancial que los utilizados para los implantes dentales, es el del eje del peroné. Una vez que se ha eliminado el segmento del eje del peroné, se permiten actividades normales como correr y saltar en la pierna con déficit óseo. Los peronés vascularizados injertados se han utilizado para restaurar la integridad esquelética de los huesos largos de las extremidades en las que existen defectos óseos congénitos y para reemplazar segmentos de hueso después de un traumatismo o invasión de un tumor maligno. El periostio y la arteria nutritiva generalmente se extraen con el trozo de hueso para que el injerto permanezca vivo y crezca cuando se trasplante al nuevo sitio huésped. Una vez que el hueso trasplantado se asegura en su nueva ubicación, generalmente restaura el suministro de sangre al hueso en el que se ha adherido.
Otro
Los injertos óseos se utilizan con la esperanza de que el hueso defectuoso se cure o vuelva a crecer con poco o ningún rechazo del injerto . Además del uso principal de los injertos óseos (implantes dentales), este procedimiento se utiliza para fusionar articulaciones para prevenir el movimiento, reparar huesos rotos que tienen pérdida ósea y reparar huesos rotos que aún no se han curado. Además, los injertos o sustitutos óseos se utilizan ampliamente para el aumento de los procedimientos de fusión espinal.
Riesgos
Como con cualquier procedimiento, existen riesgos involucrados; estos incluyen reacciones a medicamentos, problemas para respirar, sangrado e infección . Se informa que la infección ocurre en menos del 1% de los casos y es curable con antibióticos. En general, los pacientes con una enfermedad preexistente tienen un mayor riesgo de contraer una infección en comparación con aquellos que están sanos en general.
Riesgos de los injertos de la cresta ilíaca
Algunos de los posibles riesgos y complicaciones de los injertos óseos que emplean la cresta ilíaca como sitio donante incluyen:
- hernia intestinal adquirida (esto se convierte en un riesgo para los sitios donantes más grandes (> 4 cm)). Se han reportado alrededor de 20 casos en la literatura desde 1945 hasta 1989 y solo se han reportado unos pocos cientos de casos en todo el mundo.
- meralgia parestésica (lesión del nervio cutáneo femoral lateral también llamada síndrome de Bernhardt-Roth)
- inestabilidad pélvica
- fractura (extremadamente rara y generalmente con otros factores)
- lesión de los nervios cluniales (esto causará dolor pélvico posterior que empeora al sentarse)
- lesión del nervio ilioinguinal
- infección
- hematoma menor (una ocurrencia común)
- hematoma profundo que requiere intervención quirúrgica
- seroma
- lesión ureteral
- pseudoaneurisma de la arteria ilíaca (raro)
- trasplante de tumor
- defectos cosméticos (causados principalmente por no conservar el borde pélvico superior)
- dolor crónico
Los injertos óseos extraídos de la cresta ilíaca posterior en general tienen menos morbilidad, pero dependiendo del tipo de cirugía, pueden requerir un giro mientras el paciente está bajo anestesia general.
Costos
Los procedimientos de injerto óseo consisten en algo más que la cirugía en sí. El costo total completo de 3 meses de un injerto óseo de fusión de columna lumbar posterolateral compleja complementado con extensores de injerto oscila entre una media de aproximadamente 33 860 dólares estadounidenses a 37 227 dólares estadounidenses. Este precio incluye todas las visitas dentro y fuera del hospital durante 3 meses. Además del costo del injerto óseo en sí (entre 250 y 900 dólares), otros gastos del procedimiento incluyen: tarifas de rehabilitación para pacientes ambulatorios (5.000 a 7.000 dólares), tornillos y varillas (7.500 dólares), alojamiento y comida (5.000 dólares). , quirófano (US $ 3500), suministros estériles (US $ 1100), fisioterapia (US $ 1000), honorarios del cirujano (promedio de US $ 3500), honorarios del anestesiólogo (aproximadamente US $ 350 a US $ 400 por hora), cargos por medicamentos (US $ 1000), y tarifas adicionales por servicios tales como suministros médicos, procedimientos de diagnóstico, tarifas por uso de equipos, etc.
Ver también
Referencias
Otras lecturas
- Desai AJ, Thomas R, Kumar AT, Mehta DS (2013). "Conceptos y directrices actuales en la extracción de injerto de mentón: una revisión de la literatura". Revista Internacional de Ciencias de la Salud Bucal . 3 (1): 16–25. doi : 10.4103 / 2231-6027.122094 .