Dieta cetogénica - Ketogenic diet
La dieta cetogénica es una dieta rica en grasas , adecuada en proteínas y baja en carbohidratos que, en medicina, se utiliza principalmente para tratar la epilepsia infantil difícil de controlar (refractaria) . La dieta obliga al cuerpo a quemar grasas en lugar de carbohidratos .
Normalmente, los carbohidratos de los alimentos se convierten en glucosa , que luego se transporta por el cuerpo y es importante para impulsar la función cerebral . Pero si quedan pocos carbohidratos en la dieta, el hígado convierte la grasa en ácidos grasos y cuerpos cetónicos , estos últimos pasan al cerebro y reemplazan la glucosa como fuente de energía. Un nivel elevado de cuerpos cetónicos en la sangre (un estado llamado cetosis ) eventualmente reduce la frecuencia de los ataques epilépticos . Aproximadamente la mitad de los niños y jóvenes con epilepsia que han probado alguna forma de esta dieta vieron que el número de convulsiones se redujo al menos a la mitad, y el efecto persiste después de suspender la dieta. Alguna evidencia muestra que los adultos con epilepsia pueden beneficiarse de la dieta y que un régimen menos estricto, como una dieta Atkins modificada , es igualmente eficaz. Los efectos secundarios pueden incluir estreñimiento , colesterol alto , retraso del crecimiento, acidosis y cálculos renales .
La dieta terapéutica original para la epilepsia pediátrica proporciona la proteína suficiente para el crecimiento y la reparación del cuerpo, y las calorías suficientes para mantener el peso correcto para la edad y la altura. La dieta cetogénica terapéutica clásica se desarrolló para el tratamiento de la epilepsia pediátrica en la década de 1920 y se usó ampliamente durante la década siguiente, pero su popularidad disminuyó con la introducción de medicamentos anticonvulsivos eficaces . Esta dieta cetogénica clásica contiene una proporción cetogénica de 4: 1 o una proporción en peso de grasa a proteína y carbohidratos combinados. Esto se logra excluyendo los alimentos con alto contenido de carbohidratos como frutas y verduras con almidón, pan, pasta, cereales y azúcar, al tiempo que se aumenta el consumo de alimentos con alto contenido de grasas como frutos secos, nata y mantequilla. La mayor parte de la grasa de la dieta está formada por moléculas llamadas triglicéridos de cadena larga (LCT). Sin embargo, los triglicéridos de cadena media (MCT), elaborados a partir de ácidos grasos con cadenas de carbono más cortas que los LCT, son más cetogénicos. Una variante de la dieta clásica conocida como dieta cetogénica MCT utiliza una forma de aceite de coco , que es rico en MCT, para proporcionar alrededor de la mitad de las calorías. Como se necesita menos grasa en general en esta variante de la dieta, se puede consumir una mayor proporción de carbohidratos y proteínas, lo que permite una mayor variedad de opciones de alimentos.
En 1994, el productor de Hollywood Jim Abrahams , cuya epilepsia severa de su hijo fue efectivamente controlada por la dieta, creó la Fundación Charlie para Terapias Cetogénicas para promover aún más la terapia dietética. La publicidad incluyó una aparición en el programa Dateline de NBC y ... First Do No Harm (1997), una película para televisión protagonizada por Meryl Streep . La fundación patrocinó un estudio de investigación, cuyos resultados, anunciados en 1996, marcaron el comienzo de un renovado interés científico por la dieta.
Se han estudiado los posibles usos terapéuticos de la dieta cetogénica para muchos trastornos neurológicos adicionales, algunos de los cuales incluyen: enfermedad de Alzheimer , esclerosis lateral amiotrófica , dolor de cabeza, neurotrauma , dolor, enfermedad de Parkinson y trastornos del sueño .
Epilepsia
La epilepsia es uno de los trastornos neurológicos más comunes después de la migraña y el accidente cerebrovascular , que afecta a alrededor de 50 millones de personas en todo el mundo. Se diagnostica en una persona que tiene convulsiones recurrentes no provocadas . Estos ocurren cuando las neuronas corticales se activan de manera excesiva, hipersincrónica o ambas, lo que conduce a una interrupción temporal de la función normal del cerebro. Esto puede afectar, por ejemplo, los músculos, los sentidos, la conciencia o una combinación. Una convulsión puede ser focal (confinada a una parte específica del cerebro) o generalizada (diseminarse ampliamente por todo el cerebro y provocar la pérdida del conocimiento). La epilepsia puede ocurrir por una variedad de razones; algunas formas se han clasificado en síndromes epilépticos , la mayoría de los cuales comienzan en la niñez. La epilepsia se considera refractaria (no cede al tratamiento) cuando dos o tres fármacos anticonvulsivos no la han logrado controlar. Alrededor del 60% de los pacientes logran el control de su epilepsia con el primer fármaco que utilizan, mientras que alrededor del 30% no lo consiguen con fármacos. Cuando los medicamentos fallan, otras opciones incluyen la cirugía de la epilepsia , la estimulación del nervio vago y la dieta cetogénica.
Historia
La dieta cetogénica es una terapia dietética convencional que se desarrolló para reproducir el éxito y eliminar las limitaciones del uso no convencional del ayuno para tratar la epilepsia. Aunque fue popular en las décadas de 1920 y 1930, se abandonó en gran medida en favor de nuevos fármacos anticonvulsivos. La mayoría de las personas con epilepsia pueden controlar con éxito sus convulsiones con medicamentos. Sin embargo, entre el 25% y el 30% no logra ese control a pesar de probar varios fármacos diferentes. Para este grupo, y para los niños en particular, la dieta ha vuelto a encontrar un papel en el tratamiento de la epilepsia.
Rápido
Los médicos de la antigua Grecia trataban enfermedades, incluida la epilepsia, modificando la dieta de sus pacientes. Un tratado temprano en el Corpus hipocrático , Sobre la enfermedad sagrada , cubre la enfermedad; data de c. 400 aC . Su autor argumentó en contra de la opinión predominante de que la epilepsia era de origen y cura sobrenatural, y propuso que la terapia dietética tenía una base racional y física. En la misma colección, el autor de Epidemics describe el caso de un hombre cuya epilepsia se cura tan rápidamente como había aparecido, mediante la abstinencia total de comida y bebida. El médico real Erasistratus declaró: "A quien se inclina a la epilepsia se le debe obligar a ayunar sin piedad y se le debe dar raciones escasas". Galeno creía que una "dieta atenuante" podría proporcionar una cura en casos leves y ser útil en otros.
El primer estudio moderno del ayuno como tratamiento para la epilepsia se realizó en Francia en 1911. Veinte pacientes con epilepsia de todas las edades se "desintoxicaron" consumiendo una dieta vegetariana baja en calorías, combinada con períodos de ayuno y purga. Dos se beneficiaron enormemente, pero la mayoría no cumplió con las restricciones impuestas. La dieta mejoró las capacidades mentales de los pacientes, en contraste con su medicación, el bromuro de potasio , que embota la mente.
Por esta época, Bernarr Macfadden , un exponente estadounidense de la cultura física , popularizó el uso del ayuno para restaurar la salud. Su discípulo, el médico osteópata Dr. Hugh William Conklin de Battle Creek, Michigan , comenzó a tratar a sus pacientes con epilepsia recomendando el ayuno. Conklin conjeturó que los ataques epilépticos se producían cuando una toxina, secretada por las placas de Peyer en los intestinos, se descargaba en el torrente sanguíneo. Recomendó un ayuno de 18 a 25 días para permitir que esta toxina se disipe. Conklin probablemente trató a cientos de pacientes con epilepsia con su "dieta de agua" y se jactó de una tasa de curación del 90% en los niños, cayendo al 50% en los adultos. El análisis posterior de los registros de casos de Conklin mostró que el 20% de sus pacientes lograron estar libres de convulsiones y el 50% tuvo alguna mejoría.
La terapia de ayuno de Conklin fue adoptada por los neurólogos en la práctica habitual. En 1916, un Dr. McMurray escribió al New York Medical Journal afirmando haber tratado con éxito a los pacientes con epilepsia con un ayuno, seguido de una dieta sin almidón y sin azúcar, desde 1912. En 1921, el prominente endocrinólogo Henry Rawle Geyelin informó sus experiencias a la convención de la Asociación Médica Estadounidense . Había visto el éxito de Conklin de primera mano y había intentado reproducir los resultados en 36 de sus propios pacientes. Logró resultados similares a pesar de haber estudiado a los pacientes por poco tiempo. Estudios adicionales en la década de 1920 indicaron que las convulsiones generalmente regresaban después del ayuno. Charles P. Howland , el padre de uno de los pacientes exitosos de Conklin y un abogado corporativo adinerado de Nueva York, le dio a su hermano John Elias Howland un regalo de $ 5,000 para estudiar "la cetosis de la inanición". Como profesor de pediatría en el Hospital Johns Hopkins , John E. Howland utilizó el dinero para financiar la investigación realizada por el neurólogo Stanley Cobb y su asistente William G. Lennox .
Dieta
En 1921, Rollin Turner Woodyatt revisó la investigación sobre la dieta y la diabetes . Informó que tres compuestos solubles en agua, β-hidroxibutirato , acetoacetato y acetona (conocidos colectivamente como cuerpos cetónicos ), eran producidos por el hígado en personas por lo demás sanas cuando pasaban hambre o si consumían un contenido muy bajo en carbohidratos, alto contenido de carbohidratos. dieta grasa. El Dr. Russell Morse Wilder, de la Clínica Mayo , se basó en esta investigación y acuñó el término "dieta cetogénica" para describir una dieta que produce un alto nivel de cuerpos cetónicos en la sangre ( cetonemia ) a través de un exceso de grasa y falta de carbohidratos. . Wilder esperaba obtener los beneficios del ayuno en una terapia dietética que pudiera mantenerse indefinidamente. Su ensayo en unos pocos pacientes con epilepsia en 1921 fue el primer uso de la dieta cetogénica como tratamiento para la epilepsia.
El colega de Wilder, el pediatra Mynie Gustav Peterman, luego formuló la dieta clásica, con una proporción de un gramo de proteína por kilogramo de peso corporal en los niños, 10-15 g de carbohidratos por día y el resto de calorías provenientes de la grasa. El trabajo de Peterman en la década de 1920 estableció las técnicas para la inducción y el mantenimiento de la dieta. Peterman documentó efectos positivos (mejor estado de alerta, comportamiento y sueño) y efectos adversos (náuseas y vómitos por exceso de cetosis). La dieta demostró ser muy exitosa en los niños: Peterman informó en 1925 que el 95% de 37 pacientes jóvenes habían mejorado el control de las convulsiones con la dieta y el 60% ya no tenían convulsiones. Para 1930, la dieta también se había estudiado en 100 adolescentes y adultos. Clifford Joseph Barborka, Sr., también de la Clínica Mayo, informó que el 56% de los pacientes mayores mejoraron con la dieta y el 12% se liberó de las convulsiones. Aunque los resultados para adultos son similares a los estudios modernos de niños, no se comparan tan bien con los estudios contemporáneos. Barborka concluyó que los adultos tenían menos probabilidades de beneficiarse de la dieta, y el uso de la dieta cetogénica en adultos no se volvió a estudiar hasta 1999.
Anticonvulsivos y declive
Durante las décadas de 1920 y 1930, cuando los únicos fármacos anticonvulsivos eran los bromuros sedantes (descubiertos en 1857) y el fenobarbital (1912), la dieta cetogénica fue ampliamente utilizada y estudiada. Esto cambió en 1938 cuando H. Houston Merritt, Jr. y Tracy Putnam descubrieron la fenitoína (Dilantin), y el enfoque de la investigación cambió al descubrimiento de nuevos fármacos. Con la introducción del valproato de sodio en la década de 1970, los neurólogos disponían de fármacos eficaces en una amplia gama de síndromes epilépticos y tipos de convulsiones. El uso de la dieta cetogénica, en ese momento, restringido a casos difíciles como el síndrome de Lennox-Gastaut , disminuyó aún más.
Dieta MCT
En la década de 1960, se descubrió que los triglicéridos de cadena media (MCT) producían más cuerpos cetónicos por unidad de energía que las grasas alimentarias normales (que son en su mayoría triglicéridos de cadena larga). Los MCT se absorben más eficazmente y se transportan rápidamente al hígado a través del sistema portal hepático en lugar del sistema linfático . Las severas restricciones de carbohidratos de la dieta cetogénica clásica dificultaron que los padres produjeran comidas sabrosas que sus hijos tolerarían. En 1971, Peter Huttenlocher ideó una dieta cetogénica en la que aproximadamente el 60% de las calorías provenían del aceite MCT, y esto permitió más proteínas y hasta tres veces más carbohidratos que la dieta cetogénica clásica. El aceite se mezcló con al menos el doble de su volumen de leche desnatada, se enfrió y se bebió durante la comida o se incorporó a la comida. Lo probó en 12 niños y adolescentes con convulsiones intratables. La mayoría de los niños mejoraron tanto en el control de las convulsiones como en el estado de alerta, resultados similares a los de la dieta cetogénica clásica. El malestar gastrointestinal fue un problema, lo que llevó a un paciente a abandonar la dieta, pero las comidas eran más fáciles de preparar y mejor aceptadas por los niños. La dieta MCT reemplazó la dieta cetogénica clásica en muchos hospitales, aunque algunos idearon dietas que eran una combinación de las dos.
Renacimiento
La dieta cetogénica alcanzó la exposición de los medios nacionales en los Estados Unidos en octubre de 1994, cuando el programa de televisión Dateline de NBC informó sobre el caso de Charlie Abrahams, hijo del productor de Hollywood Jim Abrahams . El niño de dos años sufría de epilepsia que no había sido controlada por las terapias convencionales y alternativas. Abrahams descubrió una referencia a la dieta cetogénica en una guía de epilepsia para padres y llevó a Charlie a John M. Freeman en el Hospital Johns Hopkins , que había continuado ofreciendo la terapia. Con la dieta, la epilepsia de Charlie se controló rápidamente y se reanudó su progreso en el desarrollo. Esto inspiró a Abrahams a crear la Fundación Charlie para promover la dieta y financiar la investigación. Un estudio prospectivo multicéntrico comenzó en 1994, los resultados se presentaron a la Sociedad Estadounidense de Epilepsia en 1996 y se publicaron en 1998. Siguió una explosión de interés científico en la dieta. En 1997, Abrahams produjo una película para televisión, ... First Do No Harm , protagonizada por Meryl Streep, en la que la epilepsia intratable de un niño se trata con éxito mediante la dieta cetogénica.
En 2007, la dieta cetogénica estaba disponible en alrededor de 75 centros en 45 países, y se usaban variantes menos restrictivas, como la dieta Atkins modificada, particularmente entre niños mayores y adultos. La dieta cetogénica también se estaba investigando para el tratamiento de una amplia variedad de trastornos distintos de la epilepsia.
Eficacia
La dieta cetogénica reduce la frecuencia de las convulsiones en más del 50% en la mitad de los pacientes que la prueban y en más del 90% en un tercio de los pacientes. Tres cuartas partes de los niños que responden lo hacen en dos semanas, aunque los expertos recomiendan una prueba de al menos tres meses antes de asumir que ha sido ineficaz. Los niños con epilepsia refractaria tienen más probabilidades de beneficiarse de la dieta cetogénica que de probar otro fármaco anticonvulsivo. Los adolescentes y adultos también pueden beneficiarse de la dieta, aunque el cumplimiento de la dieta oral (frente a la alimentación por sonda) sigue siendo un problema.
Diseño de prueba
Los primeros estudios informaron altas tasas de éxito; En un estudio realizado en 1925, el 60% de los pacientes quedaron libres de convulsiones y otro 35% de los pacientes tuvo una reducción del 50% en la frecuencia de las convulsiones. Estos estudios generalmente examinaron una cohorte de pacientes tratados recientemente por el médico (un estudio retrospectivo ) y pacientes seleccionados que habían mantenido con éxito las restricciones dietéticas. Sin embargo, estos estudios son difíciles de comparar con los ensayos modernos. Una razón es que estos ensayos más antiguos adolecían de sesgo de selección , ya que excluían a los pacientes que no podían iniciar o mantener la dieta y, por lo tanto, se seleccionaban entre los pacientes que generarían mejores resultados. En un intento por controlar este sesgo, el diseño del estudio moderno prefiere una cohorte prospectiva (los pacientes del estudio se eligen antes de que comience la terapia) en la que los resultados se presentan para todos los pacientes independientemente de si comenzaron o completaron el tratamiento (conocido como intención -análisis para tratar ).
Otra diferencia entre los estudios más antiguos y los más nuevos es que el tipo de pacientes tratados con la dieta cetogénica ha cambiado con el tiempo. Cuando se desarrolló y utilizó por primera vez, la dieta cetogénica no era un tratamiento de último recurso; por el contrario, los niños en los estudios modernos ya han probado y han fallado varios fármacos anticonvulsivos, por lo que se puede suponer que tienen una epilepsia más difícil de tratar. Los estudios tempranos y modernos también difieren porque el protocolo de tratamiento ha cambiado. En los protocolos más antiguos, la dieta se iniciaba con un ayuno prolongado , diseñado para perder entre un 5% y un 10% del peso corporal , y restringía mucho la ingesta de calorías. Las preocupaciones sobre la salud y el crecimiento de los niños llevaron a una relajación de las restricciones de la dieta. La restricción de líquidos fue una vez una característica de la dieta, pero esto condujo a un mayor riesgo de estreñimiento y cálculos renales, y ya no se considera beneficioso.
Resultados
Un estudio con un diseño prospectivo de intención de tratar fue publicado en 1998 por un equipo del Hospital Johns Hopkins y seguido por un informe publicado en 2001. Como ocurre con la mayoría de los estudios sobre la dieta cetogénica, ningún grupo de control (pacientes que lo hicieron no recibir el tratamiento) se utilizó. El estudio inscribió a 150 niños. Después de tres meses, el 83% de ellos todavía seguía la dieta, el 26% había experimentado una buena reducción de las convulsiones, el 31% había tenido una excelente reducción y el 3% estaba libre de convulsiones. A los 12 meses, el 55% todavía seguía la dieta, el 23% tuvo una buena respuesta, el 20% tuvo una excelente respuesta y el 7% estaba libre de convulsiones. Aquellos que habían descontinuado la dieta en esta etapa lo hicieron porque era ineficaz, demasiado restrictiva o debido a una enfermedad, y la mayoría de los que se quedaron se estaban beneficiando de ella. El porcentaje de personas que todavía seguían la dieta a los dos, tres y cuatro años era del 39%, 20% y 12%, respectivamente. Durante este período, la razón más común para suspender la dieta fue porque los niños habían dejado de tener convulsiones o habían mejorado significativamente. A los cuatro años, el 16% de los 150 niños originales tuvieron una buena reducción en la frecuencia de las convulsiones, el 14% tuvo una reducción excelente y el 13% no tenían convulsiones, aunque estas cifras incluyen a muchos que ya no estaban a dieta. Los que permanecieron en la dieta después de esta duración, por lo general, no estaban libres de convulsiones, pero habían tenido una respuesta excelente.
Es posible combinar los resultados de varios estudios pequeños para producir evidencia más sólida que la disponible de cada estudio solo, un método estadístico conocido como metanálisis . Uno de estos cuatro análisis, realizado en 2006, analizó 19 estudios con un total de 1.084 pacientes. Concluyó que un tercio logró una excelente reducción en la frecuencia de las convulsiones y la mitad de los pacientes logró una buena reducción.
Una revisión sistemática de Cochrane en 2018 encontró y analizó once ensayos controlados aleatorios de dieta cetogénica en personas con epilepsia para quienes los medicamentos no lograron controlar sus convulsiones. Seis de los ensayos compararon un grupo asignado a una dieta cetogénica con un grupo no asignado a una. Los otros ensayos compararon tipos de dietas o formas de introducirlas para hacerlas más tolerables. En el ensayo más grande de la dieta cetogénica con un control no dietético, casi el 38% de los niños y jóvenes tuvieron la mitad o menos convulsiones con la dieta en comparación con el 6% con el grupo no asignado a la dieta. Dos grandes ensayos de la dieta Atkins modificada en comparación con un control sin dieta tuvieron resultados similares, con más del 50% de los niños teniendo la mitad o menos convulsiones con la dieta en comparación con alrededor del 10% en el grupo de control.
Una revisión sistemática en 2018 analizó 16 estudios sobre la dieta cetogénica en adultos. Concluyó que el tratamiento se estaba volviendo más popular para ese grupo de pacientes, que la eficacia en adultos era similar a la de los niños, los efectos secundarios relativamente leves. Sin embargo, muchos pacientes abandonaron la dieta, por diversas razones, y la calidad de la evidencia fue inferior a la de los estudios en niños. Los problemas de salud incluyen altos niveles de lipoproteínas de baja densidad , colesterol total alto y pérdida de peso .
Indicaciones y contraindicaciones.
La dieta cetogénica está indicada como tratamiento complementario (adicional) en niños y jóvenes con epilepsia farmacorresistente . Está aprobado por guías clínicas nacionales en Escocia, Inglaterra y Gales y reembolsado por casi todas las compañías de seguros de EE. UU. Los niños con una lesión focal (un punto único de anomalía cerebral que causa la epilepsia) que serían candidatos adecuados para la cirugía tienen más probabilidades de no tener convulsiones con la cirugía que con la dieta cetogénica. Aproximadamente un tercio de los centros de epilepsia que ofrecen la dieta cetogénica también ofrecen una terapia dietética para adultos. Las dos variantes dietéticas menos restrictivas, el tratamiento de bajo índice glucémico y la dieta Atkins modificada, son más apropiadas para adolescentes y adultos, principalmente debido a una mejor adherencia. Una forma líquida de la dieta cetogénica es particularmente fácil de preparar y bien tolerada por los bebés que toman fórmula y por otras personas que son alimentadas por sonda .
Los defensores de la dieta recomiendan que se considere seriamente después de que dos medicamentos hayan fallado, ya que la probabilidad de que otros medicamentos tengan éxito es solo del 10%. La dieta se recomienda antes para algunos síndromes epilépticos y genéticos en los que ha mostrado especial utilidad. Estos incluyen síndrome de Dravet , espasmos infantiles , epilepsia mioclónica-astática , complejo de esclerosis tuberosa y para niños alimentados por sonda de gastrostomía .
Una encuesta realizada en 2005 a 88 neurólogos pediátricos en los EE. UU. Encontró que el 36% prescribió la dieta regularmente después de que tres o más medicamentos habían fallado, el 24% prescribió ocasionalmente la dieta como último recurso, el 24% solo había prescrito la dieta en unos pocos casos raros y el 16% nunca había prescrito la dieta. Existen varias explicaciones posibles para esta brecha entre la evidencia y la práctica clínica. Un factor importante puede ser la falta de dietistas debidamente capacitados que sean necesarios para administrar un programa de dieta cetogénica.
Debido a que la dieta cetogénica altera el metabolismo del cuerpo, es una terapia de primera línea en niños con ciertas enfermedades metabólicas congénitas como la deficiencia de piruvato deshidrogenasa (E1) y el síndrome de deficiencia del transportador de glucosa 1 , que evitan que el cuerpo use carbohidratos como combustible, lo que lleva a una dependencia de los cuerpos cetónicos. La dieta cetogénica es beneficiosa para tratar las convulsiones y algunos otros síntomas de estas enfermedades y es una indicación absoluta. Sin embargo, está absolutamente contraindicado en el tratamiento de otras enfermedades como la deficiencia de piruvato carboxilasa , la porfiria y otros trastornos genéticos raros del metabolismo de las grasas . Las personas con un trastorno de oxidación de ácidos grasos no pueden metabolizar los ácidos grasos, que reemplazan a los carbohidratos como la principal fuente de energía en la dieta. Con la dieta cetogénica, sus cuerpos consumirían sus propias reservas de proteínas como combustible, lo que conduciría a la cetoacidosis y, finalmente, al coma y la muerte.
Interacciones
La dieta cetogénica generalmente se inicia en combinación con el régimen anticonvulsivo existente del paciente, aunque los pacientes pueden dejar de usar anticonvulsivos si la dieta es exitosa. Se observa alguna evidencia de beneficios sinérgicos cuando la dieta se combina con el estimulador del nervio vago o con el fármaco zonisamida , y que la dieta puede tener menos éxito en los niños que reciben fenobarbital .
Efectos adversos
La dieta cetogénica no se considera un tratamiento benigno , holístico o totalmente natural. Como ocurre con cualquier tratamiento médico serio, puede resultar en complicaciones, aunque generalmente son menos graves y menos frecuentes que con los medicamentos anticonvulsivos o la cirugía. Los efectos secundarios comunes pero fácilmente tratables a corto plazo incluyen estreñimiento , acidosis leve e hipoglucemia si se realiza un ayuno inicial. Los niveles elevados de lípidos en sangre afectan hasta al 60% de los niños y los niveles de colesterol pueden aumentar en aproximadamente un 30%. Esto puede tratarse mediante cambios en el contenido de grasas de la dieta, como de grasas saturadas a grasas poliinsaturadas, y si persiste, reduciendo la proporción cetogénica. Los suplementos son necesarios para contrarrestar la deficiencia dietética de muchos micronutrientes .
El uso prolongado de la dieta cetogénica en niños aumenta el riesgo de crecimiento lento o atrofiado, fracturas óseas y cálculos renales . La dieta reduce los niveles del factor de crecimiento 1 similar a la insulina , que es importante para el crecimiento infantil. Como muchos medicamentos anticonvulsivos, la dieta cetogénica tiene un efecto adverso sobre la salud ósea. Pueden estar implicados muchos factores, como la acidosis y la hormona del crecimiento suprimida. Aproximadamente uno de cada 20 niños que siguen la dieta cetogénica desarrolla cálculos renales (en comparación con uno de varios miles para la población general). Se sabe que una clase de anticonvulsivos conocidos como inhibidores de la anhidrasa carbónica ( topiramato , zonisamida ) aumentan el riesgo de cálculos renales, pero la combinación de estos anticonvulsivos y la dieta cetogénica no parece elevar el riesgo por encima del de la dieta sola. Los cálculos son tratables y no justifican la interrupción de la dieta. Aproximadamente la mitad de las clínicas administra suplementos de citrato de potasio por vía oral de forma empírica a todos los pacientes con dieta cetogénica, con alguna evidencia de que esto reduce la incidencia de formación de cálculos. Sin embargo, no se ha probado en un ensayo controlado prospectivo. La formación de cálculos renales (nefrolitiasis) se asocia con la dieta por cuatro razones:
- El exceso de calcio en la orina ( hipercalciuria ) se debe a un aumento de la desmineralización ósea con acidosis. Los huesos se componen principalmente de fosfato de calcio . El fosfato reacciona con el ácido y el calcio es excretado por los riñones.
- Hipocitraturia: la orina tiene una concentración anormalmente baja de citrato, que normalmente ayuda a disolver el calcio libre.
- La orina tiene un pH bajo, lo que evita que el ácido úrico se disuelva, dando lugar a cristales que actúan como un nido para la formación de cálculos de calcio.
- Muchas instituciones restringieron tradicionalmente la ingesta de agua de los pacientes en la dieta al 80% de las necesidades diarias normales; ya no se fomenta esta práctica.
En adolescentes y adultos, los efectos secundarios comunes informados incluyen pérdida de peso, estreñimiento, dislipidemia y, en mujeres, dismenorrea .
Implementación
La dieta cetogénica es una terapia de nutrición médica que involucra a participantes de diversas disciplinas. Los miembros del equipo incluyen un dietista pediátrico registrado que coordina el programa de dieta; un neurólogo pediatra con experiencia en ofrecer la dieta cetogénica; y una enfermera titulada familiarizada con la epilepsia infantil. La ayuda adicional puede provenir de un trabajador social médico que trabaja con la familia y un farmacéutico que puede asesorar sobre el contenido de carbohidratos de los medicamentos. Por último, los padres y otros cuidadores deben ser educados en muchos aspectos de la dieta para que se implemente de manera segura.
La implementación de la dieta puede presentar dificultades para los cuidadores y el paciente debido al compromiso de tiempo que implica medir y planificar las comidas. Dado que cualquier alimentación no planificada puede potencialmente romper el equilibrio nutricional requerido, algunas personas encuentran que la disciplina necesaria para mantener la dieta es desafiante y desagradable. Algunas personas terminan la dieta o cambian a una dieta menos exigente, como la dieta Atkins modificada o la dieta de tratamiento de índice glucémico bajo, porque encuentran que las dificultades son demasiado grandes.
Iniciación
El protocolo del Hospital Johns Hopkins para iniciar la dieta cetogénica clásica ha sido ampliamente adoptado. Se trata de una consulta con el paciente y sus cuidadores y, posteriormente, un breve ingreso hospitalario. Debido al riesgo de complicaciones durante el inicio de la dieta cetogénica, la mayoría de los centros comienzan la dieta bajo una estrecha supervisión médica en el hospital.
En la consulta inicial, los pacientes son evaluados para detectar condiciones que puedan contraindicar la dieta. Se obtiene una historia dietética y se seleccionan los parámetros de la dieta: la proporción cetogénica de grasa a proteína y carbohidratos combinados, los requerimientos calóricos y la ingesta de líquidos.
El día antes del ingreso al hospital, la proporción de carbohidratos en la dieta puede disminuir y el paciente comienza a ayunar después de la cena. En el momento de la admisión, solo se permiten líquidos sin calorías ni cafeína hasta la cena, que consiste en " ponche de huevo " restringido a un tercio de las calorías típicas de una comida. El siguiente desayuno y almuerzo son similares, y en el segundo día, la cena de "ponche de huevo" aumenta a dos tercios del contenido calórico de una comida típica. Para el tercer día, la cena contiene la cuota total de calorías y es una comida cetogénica estándar (no "ponche de huevo"). Después de un desayuno cetogénico al cuarto día, el paciente es dado de alta. Siempre que sea posible, los medicamentos actuales del paciente se cambian por formulaciones sin carbohidratos.
Cuando está en el hospital, los niveles de glucosa se controlan varias veces al día y se monitorea al paciente para detectar signos de cetosis sintomática (que se puede tratar con una pequeña cantidad de jugo de naranja). La falta de energía y el letargo son comunes, pero desaparecen en dos semanas. Los padres asisten a clases durante los primeros tres días completos, que cubren la nutrición, el manejo de la dieta, la preparación de comidas, la prevención del azúcar y el manejo de enfermedades. El nivel de educación y compromiso de los padres requerido es más alto que con la medicación.
Las variaciones en el protocolo de Johns Hopkins son comunes. El inicio se puede realizar en clínicas ambulatorias en lugar de requerir una estadía en el hospital. A menudo, no se utiliza un ayuno inicial (el ayuno aumenta el riesgo de acidosis , hipoglucemia y pérdida de peso). En lugar de aumentar el tamaño de las comidas durante los tres días de inicio, algunas instituciones mantienen el tamaño de las comidas, pero alteran la proporción cetogénica de 2: 1 a 4: 1.
Para los pacientes que se benefician, la mitad logra una reducción de las convulsiones en cinco días (si la dieta comienza con un ayuno inicial de uno a dos días), tres cuartas partes logran una reducción en dos semanas y el 90% logra una reducción en 23 días. Si la dieta no comienza con un ayuno, el tiempo para que la mitad de los pacientes logre una mejoría es más largo (dos semanas), pero las tasas de reducción de las convulsiones a largo plazo no se ven afectadas. Se anima a los padres a que persistan con la dieta durante al menos tres meses antes de que se haga cualquier consideración final con respecto a la eficacia.
Mantenimiento
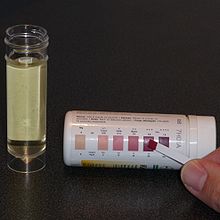
Después de la iniciación, el niño visita regularmente la clínica ambulatoria del hospital donde es atendido por el dietista y el neurólogo, y se realizan diversas pruebas y exámenes. Estos se llevan a cabo cada tres meses durante el primer año y luego cada seis meses a partir de entonces. Los bebés menores de un año son atendidos con mayor frecuencia, y la visita inicial se realiza después de solo dos a cuatro semanas. Es necesario un período de ajustes menores para garantizar que se mantenga una cetosis constante y para adaptar mejor los planes de alimentación al paciente. Este ajuste se realiza típicamente por teléfono con el dietista del hospital e incluye cambiar la cantidad de calorías, alterar la proporción cetogénica o agregar algunos MCT o aceites de coco a una dieta clásica. Los niveles de cetonas en orina se controlan diariamente para detectar si se ha logrado la cetosis y para confirmar que el paciente está siguiendo la dieta, aunque el nivel de cetonas no se correlaciona con un efecto anticonvulsivo. Esto se realiza utilizando tiras reactivas de cetonas que contienen nitroprusiato , que cambian de color de rosa beige a granate en presencia de acetoacetato (uno de los tres cuerpos cetónicos).
Puede ocurrir un aumento de corta duración en la frecuencia de las convulsiones durante una enfermedad o si los niveles de cetonas fluctúan. La dieta puede modificarse si la frecuencia de las convulsiones sigue siendo alta o si el niño está perdiendo peso. La pérdida del control de las convulsiones puede provenir de fuentes inesperadas. Incluso los alimentos "sin azúcar" pueden contener carbohidratos como maltodextrina , sorbitol , almidón y fructosa . El contenido de sorbitol de las lociones bronceadoras y otros productos para el cuidado de la piel puede ser lo suficientemente alto como para que algunos se absorban a través de la piel y, por lo tanto, anulen la cetosis.
Discontinuación
Aproximadamente el 20% de los niños que siguen la dieta cetogénica logran estar libres de convulsiones, y muchos pueden reducir el uso de medicamentos anticonvulsivos o eliminarlos por completo. Por lo general, alrededor de los dos años con la dieta, o después de seis meses de estar libre de convulsiones, la dieta puede interrumpirse gradualmente durante dos o tres meses. Esto se hace reduciendo la proporción cetogénica hasta que ya no se detecte la cetosis urinaria y luego levantando todas las restricciones de calorías. Este momento y método de interrupción imita el de la terapia con medicamentos anticonvulsivos en niños, donde el niño ya no tiene convulsiones. Cuando se requiera la dieta para tratar determinadas enfermedades metabólicas, la duración será mayor. La duración total de la dieta depende del equipo de tratamiento de la dieta cetogénica y de los padres; Se han estudiado duraciones de hasta 12 años y se ha encontrado que son beneficiosas.
Los niños que interrumpen la dieta después de lograr la ausencia de convulsiones tienen aproximadamente un 20% de riesgo de que reaparezcan. El período de tiempo hasta la recurrencia es muy variable, pero tiene un promedio de dos años. Este riesgo de recurrencia se compara con el 10% de la cirugía resectiva (donde se extirpa parte del cerebro) y el 30-50% de la terapia anticonvulsiva. De aquellos que tienen una recurrencia, poco más de la mitad pueden recuperar la ausencia de convulsiones ya sea con anticonvulsivos o volviendo a la dieta cetogénica. La recurrencia es más probable si, a pesar de la ausencia de convulsiones, un electroencefalograma muestra picos epileptiformes, que indican actividad epiléptica en el cerebro pero están por debajo del nivel que provocará una convulsión. La recurrencia también es probable si una resonancia magnética muestra anomalías focales (por ejemplo, como en niños con esclerosis tuberosa ). Estos niños pueden permanecer en la dieta más tiempo que el promedio, y los niños con esclerosis tuberosa que logran la ausencia de convulsiones podrían permanecer en la dieta cetogénica por tiempo indefinido.
Variantes
Clásico
La dieta cetogénica la calcula un dietista para cada niño. La edad, el peso, los niveles de actividad, la cultura y las preferencias alimentarias afectan el plan de alimentación. Primero, los requerimientos de energía se establecen en el 80-90% de las cantidades diarias recomendadas (CDR) para la edad del niño (la dieta alta en grasas requiere menos energía para procesar que una dieta típica alta en carbohidratos). Los niños muy activos o aquellos con espasticidad muscular requieren más energía alimentaria que esta; los niños inmóviles requieren menos. La proporción cetogénica de la dieta compara el peso de la grasa con el peso combinado de carbohidratos y proteínas. Por lo general, esto es 4: 1, pero los niños menores de 18 meses, mayores de 12 años o que son obesos pueden comenzar con una proporción de 3: 1. La grasa es rica en energía, con 9 kcal / g (38 kJ / g) en comparación con 4 kcal / g (17 kJ / g) de carbohidratos o proteínas, por lo que las porciones de la dieta cetogénica son más pequeñas de lo normal. La cantidad de grasa en la dieta se puede calcular a partir de los requisitos energéticos generales y la proporción cetogénica elegida. A continuación, los niveles de proteína se establecen para permitir el crecimiento y el mantenimiento del cuerpo, y son alrededor de 1 g de proteína por cada kg de peso corporal. Por último, la cantidad de carbohidratos se establece de acuerdo con la cantidad restante mientras se mantiene la proporción elegida. Cualquier carbohidrato en medicamentos o suplementos se debe restar de esta asignación. La cantidad diaria total de grasas, proteínas y carbohidratos se divide de manera uniforme entre las comidas.
Se puede usar un programa de computadora como KetoCalculator para ayudar a generar recetas. Las comidas suelen tener cuatro componentes: crema batida espesa , un alimento rico en proteínas (generalmente carne), una fruta o verdura y una grasa como mantequilla, aceite vegetal o mayonesa. Solo se permiten frutas y verduras bajas en carbohidratos, lo que excluye plátanos, papas, guisantes y maíz. Las frutas adecuadas se dividen en dos grupos según la cantidad de carbohidratos que contienen, y las verduras se dividen de forma similar en dos grupos. Los alimentos dentro de cada uno de estos cuatro grupos se pueden sustituir libremente para permitir variaciones sin necesidad de volver a calcular el tamaño de las porciones. Por ejemplo, el brócoli cocido, las coles de Bruselas, la coliflor y las judías verdes son todos equivalentes. Los alimentos frescos, enlatados o congelados son equivalentes, pero las verduras crudas y cocidas difieren, y los alimentos procesados son una complicación adicional. Los padres deben ser precisos al medir las cantidades de alimentos en una balanza electrónica con una precisión de 1 g. El niño debe comer toda la comida y no puede tener porciones adicionales; cualquier bocadillo debe incorporarse al plan de comidas. Se puede usar una pequeña cantidad de aceite MCT para ayudar con el estreñimiento o para aumentar la cetosis.
La dieta cetogénica clásica no es una dieta equilibrada y solo contiene pequeñas porciones de frutas y verduras frescas, cereales fortificados y alimentos ricos en calcio. En particular, las vitaminas B , el calcio y la vitamina D deben complementarse artificialmente. Esto se logra tomando dos suplementos sin azúcar diseñados para la edad del paciente: un multivitamínico con minerales y calcio con vitamina D. Un día típico de comida para un niño en una proporción de 4: 1, la dieta cetogénica de 1.500 kcal (6.300 kJ) comprende tres comidas pequeñas y tres refrigerios:
| Comida | Idea de menú | Ingredientes |
|---|---|---|
| Desayuno | Huevo con tocino |
|
| Bocado matutino | Bola de mantequilla de maní
(tamaño de la porción: 0.5 onzas) |
|
| Almuerzo | Ensalada de atún |
|
| Bocadillo de la tarde | Yogur keto
(tamaño de la porción: 1.3 onzas) |
|
| Cena | Hamburguesa con queso (sin pan) |
|
| Merienda de la tarde | Natillas keto
(tamaño de la porción: 1.2 onzas) |
|
Aceite MCT
La grasa dietética normal contiene principalmente triglicéridos de cadena larga (LCT). Los triglicéridos de cadena media (MCT) son más cetogénicos que los LCT porque generan más cetonas por unidad de energía cuando se metabolizan. Su uso permite una dieta con una menor proporción de grasas y una mayor proporción de proteínas y carbohidratos, lo que lleva a más opciones de alimentos y porciones más grandes. La dieta MCT original desarrollada por Peter Huttenlocher en la década de 1970 derivaba el 60% de sus calorías del aceite MCT. El consumo de esa cantidad de aceite MCT provocó calambres abdominales, diarrea y vómitos en algunos niños. Una cifra del 45% se considera un equilibrio entre lograr una buena cetosis y minimizar las molestias gastrointestinales. Las dietas cetogénicas MCT clásicas y modificadas son igualmente efectivas y las diferencias en la tolerabilidad no son estadísticamente significativas. La dieta MCT es menos popular en los Estados Unidos; El aceite MCT es más caro que otras grasas dietéticas y no está cubierto por las compañías de seguros .
Atkins modificado
Informada por primera vez en 2003, la idea de utilizar una forma de la dieta Atkins para tratar la epilepsia surgió después de que padres y pacientes descubrieron que la fase de inducción de la dieta Atkins controlaba las convulsiones. El equipo de dieta cetogénica del Hospital Johns Hopkins modificó la dieta Atkins eliminando el objetivo de lograr la pérdida de peso, extendiendo la fase de inducción indefinidamente y fomentando específicamente el consumo de grasas. En comparación con la dieta cetogénica, la dieta Atkins modificada (MAD) no impone límites a las calorías o proteínas, y la proporción cetogénica general más baja (aproximadamente 1: 1) no necesita mantenerse de manera constante en todas las comidas del día. La MAD no comienza con un ayuno o con una estadía en el hospital y requiere menos apoyo de un dietista que la dieta cetogénica. Los carbohidratos se limitan inicialmente a 10 g por día en niños o 20 g por día en adultos, y aumentan a 20-30 g por día después de aproximadamente un mes, según el efecto sobre el control de las convulsiones o la tolerancia de las restricciones. Al igual que la dieta cetogénica, la MAD requiere suplementos de vitaminas y minerales y los niños son monitoreados de manera cuidadosa y periódica en clínicas ambulatorias.
La dieta Atkins modificada reduce la frecuencia de las convulsiones en más del 50% en el 43% de los pacientes que la prueban y en más del 90% en el 27% de los pacientes. Se han informado pocos efectos adversos, aunque el colesterol aumenta y la dieta no se ha estudiado a largo plazo. Aunque se basan en un conjunto de datos más pequeño (126 adultos y niños de 11 estudios en cinco centros), estos resultados de 2009 se comparan favorablemente con la dieta cetogénica tradicional.
Tratamiento de bajo índice glucémico
El tratamiento de bajo índice glucémico (LGIT) es un intento de lograr los niveles estables de glucosa en sangre que se ven en los niños con la dieta cetogénica clásica mientras se usa un régimen mucho menos restrictivo. La hipótesis es que la glucemia estable puede ser uno de los mecanismos de acción implicados en la dieta cetogénica, lo que se produce porque la absorción de los limitados carbohidratos se ve frenada por el alto contenido en grasas. Aunque también es una dieta alta en grasas (con aproximadamente un 60% de calorías provenientes de la grasa), la LGIT permite más carbohidratos que la dieta cetogénica clásica o la dieta Atkins modificada, aproximadamente 40-60 g por día. Sin embargo, los tipos de carbohidratos consumidos están restringidos a aquellos que tienen un índice glucémico menor de 50. Al igual que la dieta Atkins modificada, la LGIT se inicia y mantiene en clínicas ambulatorias y no requiere un pesaje preciso de los alimentos o apoyo dietético intensivo. Ambos se ofrecen en la mayoría de los centros que ejecutan programas de dieta cetogénica y, en algunos centros, a menudo son la terapia dietética principal para adolescentes.
Los resultados a corto plazo del LGIT indican que al mes aproximadamente la mitad de los pacientes experimentan una reducción superior al 50% en la frecuencia de las convulsiones, con cifras generales que se acercan a las de la dieta cetogénica. Los datos (provenientes de la experiencia de un centro con 76 niños hasta el año 2009) también indican menos efectos secundarios que la dieta cetogénica y que se tolera mejor, con comidas más sabrosas.
Formulaciones prescritas
Los bebés y los pacientes alimentados a través de una sonda de gastrostomía también pueden recibir una dieta cetogénica. Los padres inventan una fórmula en polvo prescrita , como KetoCal, en un alimento líquido. La alimentación por gastrostomía evita cualquier problema de palatabilidad y los bebés alimentados con biberón aceptan fácilmente la fórmula cetogénica. Algunos estudios han encontrado que este alimento líquido es más eficaz y está asociado con un colesterol total más bajo que una dieta cetogénica sólida. KetoCal es un alimento nutricionalmente completo que contiene proteína de la leche y se complementa con aminoácidos, grasas, carbohidratos, vitaminas, minerales y oligoelementos. Se utiliza para administrar la dieta cetogénica clásica en proporción 4: 1 en niños mayores de un año. La fórmula está disponible en proporciones de 3: 1 y 4: 1, sin sabor o con sabor a vainilla endulzado artificialmente y es adecuada para alimentación por sonda o oral. Otros productos de fórmula incluyen KetoVolve y Ketonia. Alternativamente, se puede producir una dieta cetogénica líquida combinando la fórmula de soja sin carbohidratos de Ross con microlípidos y policosa.
En todo el mundo
En teoría, no existen restricciones sobre dónde se puede usar la dieta cetogénica y puede costar menos que los anticonvulsivos modernos. Sin embargo, el ayuno y los cambios en la dieta se ven afectados por cuestiones religiosas y culturales. Una cultura en la que los abuelos suelen preparar la comida o contratar ayuda significa que se debe educar a más personas sobre la dieta. Cuando las familias cenan juntas, compartiendo la misma comida, puede resultar difícil separar la comida del niño. En muchos países, el etiquetado de los alimentos no es obligatorio, por lo que calcular macronutrientes como grasas, proteínas y carbohidratos puede resultar complicado. En algunos países, puede ser difícil encontrar formas de medicamentos y suplementos sin azúcar, comprar una báscula electrónica precisa o pagar los aceites MCT.
En Asia, la dieta tradicional incluye el arroz y los fideos como principal fuente de energía, lo que dificulta su eliminación. Por lo tanto, la forma de MCT-aceite de la dieta, que permite más carbohidratos, ha resultado útil. En la India, las creencias religiosas suelen afectar la dieta: por ejemplo, los hindúes consideran que las vacas son animales sagrados que no se deben matar ni comer, el Islam prohíbe el consumo de carne de cerdo y los vegetarianos estrictos de la fe jainista no comen tubérculos. La dieta cetogénica india se inicia sin ayuno debido a la oposición cultural al ayuno en los niños. La naturaleza baja en grasas y alta en carbohidratos de la dieta india y asiática normal significa que sus dietas cetogénicas generalmente tienen una proporción cetogénica más baja (1: 1) que en América y Europa. Sin embargo, parecen ser igualmente efectivos.
En muchos países en desarrollo, la dieta cetogénica es cara porque las grasas lácteas y la carne son más caras que los cereales, las frutas y las verduras. La dieta Atkins modificada se ha propuesto como una alternativa de menor costo para esos países; la factura de los alimentos, un poco más cara, puede compensarse con una reducción de los costes farmacéuticos si la dieta tiene éxito. La dieta Atkins modificada es menos compleja de explicar y preparar y requiere menos apoyo de un dietista.
Mecanismo de acción
Patología convulsiva
El cerebro está compuesto por una red de neuronas que transmiten señales mediante la propagación de impulsos nerviosos . La propagación de este impulso de una neurona a otra suele estar controlada por neurotransmisores , aunque también existen vías eléctricas entre algunas neuronas. Los neurotransmisores pueden inhibir la activación de impulsos (principalmente mediante el ácido γ-aminobutírico o GABA) o pueden excitar la neurona para que se active (principalmente mediante el glutamato ). Una neurona que libera neurotransmisores inhibidores de sus terminales se llama neurona inhibitoria, mientras que una que libera neurotransmisores excitadores es una neurona excitadora. Cuando el equilibrio normal entre la inhibición y la excitación se interrumpe significativamente en todo o parte del cerebro, puede ocurrir una convulsión. El sistema GABA es un objetivo importante para los fármacos anticonvulsivos, ya que las convulsiones pueden desalentarse aumentando la síntesis de GABA, disminuyendo su degradación o mejorando su efecto sobre las neuronas.
El impulso nervioso se caracteriza por una gran afluencia de iones de sodio a través de canales en la membrana celular de la neurona seguida de una salida de iones de potasio a través de otros canales. La neurona no puede volver a dispararse durante un breve período de tiempo (conocido como período refractario ), que está mediado por otro canal de potasio . El flujo a través de estos canales iónicos está gobernado por una "puerta" que se abre mediante un cambio de voltaje o un mensajero químico conocido como ligando (como un neurotransmisor). Estos canales son otro objetivo de los fármacos anticonvulsivos.
Hay muchas formas en las que ocurre la epilepsia. Los ejemplos de fisiología patológica incluyen: conexiones excitadoras inusuales dentro de la red neuronal del cerebro; estructura neuronal anormal que conduce a un flujo de corriente alterado; disminución de la síntesis de neurotransmisores inhibidores; receptores ineficaces para neurotransmisores inhibidores; degradación insuficiente de los neurotransmisores excitadores que conducen a un exceso; desarrollo de sinapsis inmaduro; y deterioro de la función de los canales iónicos.
Control de convulsiones
Aunque se han presentado muchas hipótesis para explicar cómo funciona la dieta cetogénica, sigue siendo un misterio. Las hipótesis refutadas incluyen acidosis sistémica (niveles altos de ácido en la sangre), cambios de electrolitos e hipoglucemia ( niveles bajos de glucosa en sangre ). Aunque se sabe que ocurren muchos cambios bioquímicos en el cerebro de un paciente con dieta cetogénica, no se sabe cuál de ellos tiene un efecto anticonvulsivo. La falta de comprensión en esta área es similar a la situación con muchos fármacos anticonvulsivos.
En la dieta cetogénica, los carbohidratos están restringidos y, por lo tanto, no pueden satisfacer todas las necesidades metabólicas del cuerpo. En cambio, los ácidos grasos se utilizan como principal fuente de combustible. Estos se utilizan a través de la oxidación de ácidos grasos en las mitocondrias de la célula (las partes de la célula que producen energía). Los seres humanos pueden convertir algunos aminoácidos en glucosa mediante un proceso llamado gluconeogénesis , pero no pueden hacerlo mediante el uso de ácidos grasos. Dado que los aminoácidos son necesarios para producir proteínas, que son esenciales para el crecimiento y la reparación de los tejidos corporales, estos no pueden usarse solo para producir glucosa. Esto podría representar un problema para el cerebro, ya que normalmente se alimenta únicamente de glucosa y la mayoría de los ácidos grasos no atraviesan la barrera hematoencefálica . Sin embargo, el hígado puede usar ácidos grasos de cadena larga para sintetizar los tres cuerpos cetónicos β-hidroxibutirato , acetoacetato y acetona . Estos cuerpos cetónicos ingresan al cerebro y sustituyen parcialmente a la glucosa en sangre como fuente de energía.
Los cuerpos cetónicos posiblemente sean anticonvulsivos; en modelos animales , el acetoacetato y la acetona protegen contra las convulsiones. La dieta cetogénica produce cambios adaptativos en el metabolismo energético del cerebro que aumentan las reservas de energía; Los cuerpos cetónicos son un combustible más eficiente que la glucosa y aumenta el número de mitocondrias. Esto puede ayudar a las neuronas a permanecer estables frente a una mayor demanda de energía durante una convulsión y puede conferir un efecto neuroprotector .
La dieta cetogénica se ha estudiado en al menos 14 modelos animales de roedores de convulsiones. Es protector en muchos de estos modelos y tiene un perfil de protección diferente al de cualquier anticonvulsivo conocido. Por el contrario, el fenofibrato , que no se usa clínicamente como antiepiléptico, exhibe propiedades anticonvulsivas experimentales en ratas adultas comparables a la dieta cetogénica. Esto, junto con los estudios que muestran su eficacia en pacientes que no han logrado el control de las convulsiones con media docena de fármacos, sugiere un mecanismo de acción único.
Los anticonvulsivos suprimen las convulsiones epilépticas, pero no curan ni previenen el desarrollo de la susceptibilidad a las convulsiones. El desarrollo de la epilepsia (epileptogénesis) es un proceso poco conocido. Algunos anticonvulsivos ( valproato , levetiracetam y benzodiazepinas ) han mostrado propiedades antiepiléptógenas en modelos animales de epileptogénesis. Sin embargo, ningún anticonvulsivo ha logrado esto en un ensayo clínico en humanos. Se ha encontrado que la dieta cetogénica tiene propiedades antiepilépticas en ratas.
Otras aplicaciones
La dieta cetogénica se ha estudiado para su posible uso terapéutico en diversos trastornos neurológicos distintos de la epilepsia: enfermedad de Alzheimer (EA), esclerosis lateral amiotrófica (ELA), autismo , dolor de cabeza, neurotrauma , dolor, enfermedad de Parkinson (EP) y trastornos del sueño .
Debido a que algunas células cancerosas son ineficientes en el procesamiento de cuerpos cetónicos para obtener energía , también se ha sugerido la dieta cetogénica como tratamiento para el cáncer. Una revisión de 2018 analizó la evidencia de estudios preclínicos y clínicos de dietas cetogénicas en la terapia del cáncer. Los estudios clínicos en humanos son típicamente muy pequeños, y algunos proporcionan evidencia débil de un efecto antitumoral, particularmente para el glioblastoma , pero en otros cánceres y estudios, no se observó ningún efecto antitumoral. Tomados en conjunto, los resultados de los estudios preclínicos, aunque a veces contradictorios, tienden a respaldar un efecto antitumoral en lugar de un efecto pro tumoral del KD para la mayoría de los cánceres sólidos.
La evidencia de beneficio para estas condiciones no ha alcanzado el nivel en el que se pueden hacer recomendaciones clínicas.
Ver también
- Dieta Atkins : marca de dieta baja en carbohidratos
- Dieta de moda
- Cetosis : proceso metabólico que utiliza grasas como fuente de energía.
- Lista de dietas
- Dieta baja en carbohidratos : variedades de dietas que se centran en reducir los carbohidratos
- Triglicéridos de cadena media : tipo de grasa natural de fácil absorción
Notas explicatorias
Referencias
Otras lecturas
- Freeman JM, Kossoff EH, Freeman JB, Kelly MT. La dieta cetogénica: un tratamiento para niños y otras personas con epilepsia . 4ª ed. Nueva York: Demos; 2007. ISBN 1-932603-18-2 .
- Lowery R, Wilson J. La Biblia cetogénica: La guía autorizada para la cetosis. 1ª ed. Victory Belt Publishing; 2017. ISBN 9781628601046 .
enlaces externos
- Revisión de la dieta: dieta cetogénica para bajar de peso , de la Escuela de Salud Pública de la Universidad de Harvard
- Dieta cetogénica en Curlie
- Matthew's Friends , un recurso de información y caridad del Reino Unido
- La Fundación Charlie , un recurso de información y caridad de EE. UU.
- Epilepsy.com: Dietary Therapies & Ketogenic News , información y actualizaciones periódicas de noticias de investigación