Paraplejia espástica hereditaria - Hereditary spastic paraplegia
| Paraplejia espástica hereditaria | |
|---|---|
| Especialidad |
Neurología |
La paraplejía espástica hereditaria ( HSP ) es un grupo de enfermedades hereditarias cuya característica principal es un trastorno progresivo de la marcha. La enfermedad se presenta con rigidez progresiva ( espasticidad ) y contracción en los miembros inferiores. La HSP también se conoce como paraparesia espástica hereditaria, paraplejía espástica familiar, enfermedad del asentamiento francés, enfermedad de Strumpell o enfermedad de Strumpell-Lorrain. Los síntomas son el resultado de la disfunción de axones largos en la médula espinal . Las células afectadas son las neuronas motoras primarias ; por lo tanto, la enfermedad es una enfermedad de la neurona motora superior . La HSP no es una forma de parálisis cerebral a pesar de que físicamente puede aparecer y comportarse de manera muy similar a la diplejía espástica . El origen de la HSP es diferente al de la parálisis cerebral. A pesar de esto, algunos de los mismos medicamentos contra la espasticidad que se usan en la parálisis cerebral espástica a veces se usan para tratar los síntomas de la HSP.
La HSP es causada por defectos en el transporte de proteínas, proteínas estructurales, proteínas que mantienen las células, lípidos y otras sustancias a través de la célula. Las fibras nerviosas largas (axones) se ven afectadas porque las distancias largas hacen que las células nerviosas sean particularmente sensibles a los defectos en estos mecanismos mencionados.
La enfermedad fue descrita por primera vez en 1880 por el neurólogo alemán Adolph Strümpell . Fue descrito más extensamente en 1888 por Maurice Lorrain, un médico francés. Debido a su contribución a la descripción de la enfermedad, todavía se la llama enfermedad de Strümpell-Lorrain en los países de habla francesa. El término paraplejía espástica hereditaria fue acuñado por Anita Harding en 1983.
Signos y síntomas
Los síntomas dependen del tipo de HSP heredado. La principal característica de la enfermedad es la espasticidad progresiva en los miembros inferiores debido a la disfunción del tracto piramidal . Esto también da como resultado reflejos enérgicos, reflejos plantares extensores, debilidad muscular y alteraciones variables de la vejiga. Además, entre los síntomas centrales de la HSP también se incluyen la marcha anormal y la dificultad para caminar, la disminución del sentido vibratorio en los tobillos y la parestesia . Las personas con HSP pueden experimentar una fatiga extrema asociada con trastornos neuromusculares y del sistema nervioso central, que pueden ser incapacitantes. Los síntomas iniciales suelen ser dificultad para mantener el equilibrio, golpearse el dedo del pie o tropezar. Los síntomas de la HSP pueden comenzar a cualquier edad, desde la infancia hasta más de 60 años. Si los síntomas comienzan durante la adolescencia o más tarde, la alteración espástica de la marcha suele progresar durante muchos años. Es posible que eventualmente se requieran bastones, andadores y sillas de ruedas, aunque algunas personas nunca requieren dispositivos de asistencia. Se ha descrito que la discapacidad progresa más rápidamente en las formas de aparición adulta.
Más específicamente, los pacientes con la forma pura autosómica dominante de HSP revelan un movimiento facial y extraocular normal. Aunque la sacudida de la mandíbula puede ser rápida en sujetos mayores, no hay alteración del habla ni dificultad para tragar. El tono y la fuerza de los músculos de las extremidades superiores son normales. En las extremidades inferiores, el tono muscular aumenta en los isquiotibiales, cuádriceps y tobillos. La debilidad es más notable en el psoas ilíaco , el tibial anterior y, en menor medida, los músculos isquiotibiales . En la forma compleja del trastorno, se presentan síntomas adicionales. Estos incluyen: neuropatía periférica , amiotrofia , ataxia , discapacidad intelectual , ictiosis , epilepsia , neuropatía óptica , demencia , sordera o problemas para hablar, tragar o respirar.
Anita Harding clasificó el HSP de una forma pura y complicada. La HSP pura se presenta con espasticidad en las extremidades inferiores, asociada con alteración neurogénica de la vejiga , así como con falta de sensibilidad a las vibraciones ( pallhypesthesia ). Por otro lado, la HSP se clasifica como compleja cuando la espasticidad de las extremidades inferiores se combina con cualquier síntoma neurológico adicional.
Esta clasificación es subjetiva y los pacientes con HSP complejas a veces se diagnostican con ataxia cerebelosa con espasticidad, discapacidad intelectual (con espasticidad) o leucodistrofia . Algunos de los genes que se enumeran a continuación se han descrito anteriormente en otras enfermedades además de la HSP. Por lo tanto, algunos genes clave se superponen con otros grupos de enfermedades.
Edad de inicio
En el pasado, la HSP se ha clasificado como de inicio temprano a partir de la niñez temprana o de inicio tardío en la edad adulta. La edad de inicio tiene dos puntos máximos a los 2 años y alrededor de los 40 años. Nuevos hallazgos proponen que un inicio más temprano conduce a una duración más prolongada de la enfermedad sin pérdida de la deambulación o la necesidad del uso de una silla de ruedas. Esto también se describió anteriormente, que las formas de aparición tardía evolucionan más rápidamente.
Porque
HSP es un grupo de trastornos genéticos. De ello se sigue en general la herencia reglas y puede ser heredado en una autosómica dominante , autosómica recesiva o recesiva ligada a X manera. El modo de herencia involucrado tiene un impacto directo en las posibilidades de heredar el trastorno. Se han descrito más de 70 genotipos y más de 50 loci genéticos se han relacionado con esta afección. Se han identificado diez genes con herencia autosómica dominante. Uno de ellos, SPG4, representa aproximadamente el 50% de todos los casos resueltos genéticamente, o aproximadamente el 25% de todos los casos de HSP. Se sabe que doce genes se heredan de forma autosómica recesiva. En conjunto, este último grupo representa aproximadamente 1/3 de los casos.
La mayoría de los genes alterados tienen una función conocida, pero para algunos la función aún no ha sido identificada. Todos ellos se enumeran en la lista de genes a continuación, incluido su modo de herencia. Algunos ejemplos son espastina (SPG4) y paraplegina (SPG7) son ambos ATPasas AAA.
Genotipos
Los genes se denominan SPG (gen de la marcha espástica). Las ubicaciones de los genes tienen el formato: cromosoma - brazo (corto op : largo o q ) - número de banda. Estas designaciones son solo para los genes humanos. Las ubicaciones pueden (y probablemente lo harán) variar en otros organismos. A pesar de la cantidad de genes que se sabe que están involucrados en esta afección, aproximadamente el 40% de los casos aún no ha identificado su causa. En la siguiente tabla, ¿SPG? se utiliza para indicar un gen que se ha asociado con HSP pero que aún no ha recibido una designación oficial de gen HSP.
| Genotipo | OMIM | Símbolo gen | Locus de genes | Herencia | Edad de inicio | Otros nombres y características |
|---|---|---|---|---|---|---|
| SPG1 | 303350 | L1CAM | Xq28 | Recesivo ligado al cromosoma X | Temprano | Síndrome de MASA |
| SPG2 | 312920 | PLP1 | Xq22.2 | Recesivo ligado al cromosoma X | Variable | Enfermedad de Pelizaeus-Merzbacher |
| SPG3A | 182600 | ATL1 | 14q22.1 | Dominante autosómico | Temprano | Enfermedad de Strumpell (este Wiki) |
| SPG4 | 182601 | SPAST | 2p22.3 | Dominante autosómico | Variable | |
| SPG5A | 270800 | CYP7B1 | 8q12.3 | Autosómica recesiva | Variable | |
| SPG6 | 600363 | NIPA1 | 15q11.2 | Dominante autosómico | Variable | |
| SPG7 | 607259 | SPG7 | 16q24.3 | Dominante autosómico | Variable | |
| SPG8 | 603563 | KIAA0196 | 8q24.13 | Dominante autosómico | Adulto | |
| SPG9A | 601162 | ALDH18A1 | 10q24.1 | Dominante autosómico | Adolescente | Cataratas con neuronopatía motora, baja estatura y anomalías esqueléticas |
| SPG9B | 616586 | ALDH18A1 | 10q24.1 | Autosómica recesiva | Temprano | |
| SPG10 | 604187 | KIF5A | 12q13.3 | Dominante autosómico | Temprano | |
| SPG11 | 604360 | SPG11 | 15q21.1 | Autosómica recesiva | Variable | |
| SPG12 | 604805 | RTN2 | 19q13.32 | Dominante autosómico | Temprano | |
| SPG13 | 605280 | HSP60 | 2q33.1 | Dominante autosómico | Variable | |
| SPG14 | 605229 | ? | 3q27 – q28 | Autosómica recesiva | Adulto | |
| SPG15 | 270700 | ZFYVE26 | 14q24.1 | Autosómica recesiva | Temprano | |
| SPG16 | 300266 | ? | Xq11.2 | Recesivo ligado al cromosoma X | Temprano | |
| SPG17 | 270685 | BSCL2 | 11q12.3 | Dominante autosómico | Adolescente | |
| SPG18 | 611225 | ERLIN2 | 8p11.23 | Autosómica recesiva | Temprano | |
| SPG19 | 607152 | ? | 9q | Dominante autosómico | Inicio en la edad adulta | |
| SPG20 | 275900 | SPG20 | 13q13.3 | Autosómica recesiva | Inicio temprano | Síndrome de Troyer |
| SPG21 | 248900 | ACP33 | 15q22.31 | Autosómica recesiva | Inicio temprano | Síndrome MAST |
| SPG22 | 300523 | SLC16A2 | Xq13.2 | Recesivo ligado al cromosoma X | Inicio temprano | Síndrome de Allan-Herndon-Dudley |
| SPG23 | 270750 | RIPK5 | 1q32.1 | Autosómica recesiva | Inicio temprano | Síndrome de Lison |
| SPG24 | 607584 | ? | 13q14 | Autosómica recesiva | Inicio temprano | |
| SPG25 | 608220 | ? | 6q23 – q24.1 | Autosómica recesiva | Adulto | |
| SPG26 | 609195 | B4GALNT1 | 12q13.3 | Autosómica recesiva | Inicio temprano | |
| SPG27 | 609041 | ? | 10q22.1 – q24.1 | Autosómica recesiva | Variable | |
| SPG28 | 609340 | DDHD1 | 14q22.1 | Autosómica recesiva | Inicio temprano | |
| SPG29 | 609727 | ? | 1p31.1 – p21.1 | Dominante autosómico | Adolescente | |
| SPG30 | 610357 | KIF1A | 2q37.3 | Autosómica recesiva | Adolescente | |
| SPG31 | 610250 | REEP1 | 2p11.2 | Dominante autosómico | Inicio temprano | |
| SPG32 | 611252 | ? | 14q12 – q21 | Autosómica recesiva | Infancia | |
| SPG33 | 610244 | ZFYVE27 | 10q24.2 | Dominante autosómico | Adulto | |
| SPG34 | 300750 | ? | Xq24 – q25 | Recesivo ligado al cromosoma X | Adolescente / adulto | |
| SPG35 | 612319 | FA2H | 16q23.1 | Autosómica recesiva | Infancia | |
| SPG36 | 613096 | ? | 12q23 – q24 | Dominante autosómico | Adolescente / adulto | |
| SPG37 | 611945 | ? | 8p21.1 – q13.3 | Dominante autosómico | Variable | |
| SPG38 | 612335 | ? | 4p16 – p15 | Dominante autosómico | Adolescente / adulto | |
| SPG39 | 612020 | PNPLA6 | 19p13.2 | Autosómica recesiva | Infancia | |
| SPG41 | 613364 | ? | 11p14.1 – p11.2 | Dominante autosómico | Adolescencia | |
| SPG42 | 612539 | SLC33A1 | 3q25.31 | Dominante autosómico | Variable | |
| SPG43 | 615043 | C19orf12 | 19q12 | Autosómica recesiva | Infancia | |
| SPG44 | 613206 | GJC2 | 1q42.13 | Autosómica recesiva | Infancia / adolescencia | |
| SPG45 | 613162 | NT5C2 | 10q24.32 – q24.33 | Autosómica recesiva | Infancia | |
| SPG46 | 614409 | GBA2 | 9p13.3 | Autosómica recesiva | Variable | |
| SPG47 | 614066 | AP4B1 | 1p13.2 | Autosómica recesiva | Infancia | |
| SPG48 | 613647 | AP5Z1 | 7p22.1 | Autosómica recesiva | Sexta década | |
| SPG49 | 615041 | TECPR2 | 14q32.31 | Autosómica recesiva | Infancia | |
| SPG50 | 612936 | AP4M1 | 7q22.1 | Autosómica recesiva | Infancia | |
| SPG51 | 613744 | AP4E1 | 15q21.2 | Autosómica recesiva | Infancia | |
| SPG52 | 614067 | AP4S1 | 14q12 | Autosómica recesiva | Infancia | |
| SPG53 | 614898 | VPS37A | 8p22 | Autosómica recesiva | Infancia | |
| SPG54 | 615033 | DDHD2 | 8p11.23 | Autosómica recesiva | Infancia | |
| SPG55 | 615035 | C12orf65 | 12q24.31 | Autosómica recesiva | Infancia | |
| SPG56 | 615030 | CYP2U1 | 4q25 | Autosómica recesiva | Infancia | |
| SPG57 | 615658 | TFG | 3q12.2 | Autosómica recesiva | Temprano | |
| SPG58 | 611302 | KIF1C | 17p13.2 | Autosómica recesiva | Dentro de las dos primeras décadas | Ataxia espástica 2 |
| SPG59 | 603158 | USP8 | 15q21.2 | ?Autosómica recesiva | Infancia | |
| SPG60 | 612167 | WDR48 | 3p22.2 | ?Autosómica recesiva | Infancia | |
| SPG61 | 615685 | ARL6IP1 | 16p12.3 | Autosómica recesiva | Infancia | |
| SPG62 | 615681 | ERLIN1 | 10q24.31 | Autosómica recesiva | Infancia | |
| SPG63 | 615686 | AMPD2 | 1p13.3 | Autosómica recesiva | Infancia | |
| SPG64 | 615683 | ENTPD1 | 10q24.1 | Autosómica recesiva | Infancia | |
| SPG66 | 610009 | ARSI | 5q32 | ?Dominante autosómico | Infancia | |
| SPG67 | 615802 | PGAP1 | 2q33.1 | Autosómica recesiva | Infancia | |
| SPG68 | 609541 | KLC2 | 11q13.1 | Autosómica recesiva | Infancia | Síndrome de SPOAN |
| SPG69 | 609275 | RAB3GAP2 | 1q41 | Autosómica recesiva | Infancia | Síndrome de Martsolf , síndrome de Warburg Micro |
| SPG70 | 156560 | MARTE | 12q13 | ?Dominante autosómico | Infancia | |
| SPG71 | 615635 | ZFR | 5p13.3 | ?Autosómica recesiva | Infancia | |
| SPG72 | 615625 | REEP2 | 5q31 | Autosómica recesiva; dominante autosómico |
Infancia | |
| SPG73 | 616282 | CPT1C | 19q13.33 | Dominante autosómico | Adulto | |
| SPG74 | 616451 | IBA57 | 1q42.13 | Autosómica recesiva | Infancia | |
| SPG75 | 616680 | REVISTA | 19q13.12 | Autosómica recesiva | Infancia | |
| SPG76 | 616907 | CAPN1 | 11q13 | Autosómica recesiva | Adulto | |
| SPG77 | 617046 | FARS2 | 6p25 | Autosómica recesiva | Infancia | |
| SPG78 | 617225 | ATP13A2 | 1p36 | Autosómica recesiva | Adulto | Síndrome de Kufor-Rakeb |
| SPG79 | 615491 | UCHL1 | 4p13 | Autosómica recesiva | Infancia | |
| HSNSP | 256840 | CCT5 | 5p15.2 | Autosómica recesiva | Infancia | Neuropatía sensorial hereditaria con paraplejía espástica |
| SPG? | SERAC1 | 6q25.3 | Juvenil | Síndrome de MEGDEL | ||
| SPG? | 605739 | Kentucky | 3q22.2 | Autosómica recesiva | Infancia | |
| SPG? | PLA2G6 | 22q13.1 | Autosómica recesiva | Infancia | ||
| SPG? | ATAD3A | 1p36.33 | Dominante autosómico | Infancia | Síndrome de Harel-Yoon | |
| SPG? | KCNA2 | 1p13.3 | Dominante autosómico | Infancia | ||
| SPG? | Granulina | 17q21.31 | ||||
| SPG? | POLR3A | 10q22.3 | Autosómica recesiva |
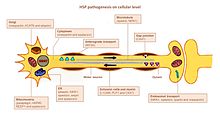
Fisiopatología
La característica principal de HSP es una degeneración axonal dependiente de la longitud. Estos incluyen los tractos corticoespinales cruzados y no cruzados de las piernas y el fascículo gracilis . El haz espinocerebeloso está afectado en menor medida. Los cuerpos de células neuronales de los axones en degeneración se conservan y no hay evidencia de desmielinización primaria . En algunos casos se observa pérdida de células del asta anterior de la médula espinal. Los ganglios de la raíz dorsal, las raíces posteriores y los nervios periféricos no se ven afectados directamente.
La HSP afecta a varias vías en las neuronas motoras. Se identificaron muchos genes y se vincularon a HSP. Sigue siendo un desafío definir con precisión los actores clave en cada una de las vías afectadas, principalmente porque muchos genes tienen múltiples funciones y están involucrados en más de una vía.
Búsqueda de caminos de axones
Pathfinding es importante para el crecimiento de axones hacia el destino correcto (por ejemplo, otra célula nerviosa o un músculo). Importante para este mecanismo es el gen L1CAM, una glicoproteína de superficie celular de la superfamilia de inmunoglobulinas. Las mutaciones que conducen a una pérdida de función en L1CAM también se encuentran en otros síndromes ligados al cromosoma X. Todos estos trastornos muestran deterioro del tracto corticoespinal (una característica distintiva de la HSP). L1CAM participa en un conjunto de interacciones, uniendo otras moléculas de L1CAM, así como moléculas de adhesión celular extracelular, integrinas y proteoglicanos o proteínas intracelulares como las anquirinas.
El defecto de pathfinding se produce mediante la asociación de L1CAM con neuropilina-1 . La neuropilina-1 interactúa con las proteínas Plexina-A para formar el complejo del receptor Semaforina-3A . A continuación, se libera semaforina-a3A en la médula espinal ventral para alejar las neuronas corticoespinales de la línea media de la médula espinal / unión medular. Si L1CAM no funciona correctamente debido a una mutación, las neuronas cortiocospinales no se dirigen a la posición correcta y se produce el deterioro.
Metabolismo de los lípidos
Los axones del sistema nervioso central y periférico están recubiertos con un aislamiento, la capa de mielina, para aumentar la velocidad de propagación del potencial de acción. La mielinización anormal en el SNC se detecta en algunas formas de hsp HSP. Varios genes se relacionaron con la malformación de la mielina, a saber, PLP1, GFC2 y FA2H. Las mutaciones alteran la composición, el grosor y la integridad de la mielina.
El retículo endoplásmico (RE) es el principal orgánulo para la síntesis de lípidos. Las mutaciones en genes que codifican proteínas que tienen un papel en la conformación de la morfología del RE y el metabolismo de los lípidos se relacionaron con HSP. Las mutaciones en ATL1 , BSCL2 y ERLIN2 alteran la estructura del RE, específicamente la red tubular y la formación de uniones de tres vías en los túbulos del RE. Muchos genes mutados están relacionados con un metabolismo lipídico anormal. El efecto más prevalente es sobre el metabolismo del ácido araquidónico ( CYP2U1 ) y el colesterol ( CYP7B1 ), la actividad de la fosfolipasa (DDHD1 y DDHD2), la formación de gangliósidos ( B4GALNT-1 ) y el equilibrio entre el metabolismo de los carbohidratos y las grasas (SLV33A1).
Tráfico de endosomas
Las neuronas absorben sustancias de su entorno mediante endocitosis. Las vesículas endocíticas se fusionan con los endosomas para liberar su contenido. Hay tres compartimentos principales que tienen tráfico de endosomas: Golgi hacia / desde endosomas; membrana plasmática hacia / desde endosomas tempranos (a través de endosomas de reciclaje) y endosomas tardíos a lisosomas. La disfunción del tráfico endosómico puede tener graves consecuencias en las neuronas motoras con axones largos, como se informa en HSP. Las mutaciones en AP4B1 y KIAA0415 están relacionadas con la alteración en la formación de vesículas y el tráfico de membranas, incluida la captación selectiva de proteínas en las vesículas. Ambos genes codifican proteínas que interactúan con varias otras proteínas y alteran las vías secretoras y endocíticas.
Función mitocondrial
Las disfunciones mitocondriales se han relacionado con trastornos neurológicos degenerativos y del desarrollo. Solo unos pocos genes HSP codifican proteínas mitocondriales. Dos proteínas residentes en la mitocondria están mutadas en HSP: paraplegina y chaperonina 60. La paraplegina es una metaloproteasa m-AAA de la membrana mitocondrial interna. Funciona en el ensamblaje ribosómico y el control de la calidad de las proteínas. La actividad alterada de la chaperonina 60 conduce a una alteración del control de la calidad mitocondrial. Dos genes DDHD1 y CYP2U1 han mostrado alteración de la arquitectura mitocondrial en fibroblastos de pacientes. Estos genes codifican enzimas implicadas en el metabolismo de los ácidos grasos.
Diagnóstico
El diagnóstico inicial de las PSH se basa en los antecedentes familiares, la presencia o ausencia de signos adicionales y la exclusión de otras causas no genéticas de espasticidad, siendo esta última de particular importancia en casos esporádicos.
La resonancia magnética cerebral y espinal es un procedimiento importante que se realiza para descartar otras afecciones neurológicas frecuentes, como la esclerosis múltiple , pero también para detectar anomalías asociadas, como atrofia del cerebelo o del cuerpo calloso , así como anomalías de la sustancia blanca . El diagnóstico diferencial de HSP también debe excluir la diplejía espástica que se presenta con efectos cotidianos casi idénticos e incluso es tratable con medicamentos similares como el baclofeno y la cirugía ortopédica ; A veces, estas dos condiciones pueden parecer y sentirse tan similares que la única diferencia percibida puede ser la naturaleza hereditaria de la HSP frente a la naturaleza explícitamente no hereditaria de la diplejía espástica (sin embargo, a diferencia de la diplejía espástica y otras formas de parálisis cerebral espástica , la HSP no puede ser confiable tratado con rizotomía dorsal selectiva ).
La confirmación definitiva del diagnóstico de HSP solo puede proporcionarse mediante la realización de pruebas genéticas dirigidas a mutaciones genéticas conocidas .
Clasificación
Las paraplejias espásticas hereditarias se pueden clasificar según los síntomas; modo de herencia; la edad del paciente al inicio; los genes afectados; y vías bioquímicas implicadas.
Tratamiento
No se conoce ningún tratamiento específico que prevenga, ralentice o revierte la HSP. Las terapias disponibles consisten principalmente en el manejo médico sintomático y la promoción del bienestar físico y emocional. Las terapias que se ofrecen a los pacientes con HSP incluyen:
- Baclofeno : un relajante muscular voluntario para relajar los músculos y reducir el tono. Esto se puede administrar por vía oral o intratecal. (Estudios en HSP)
- Tizanidina : para tratar los espasmos nocturnos o intermitentes (estudios disponibles)
- Diazepam y clonazepam : para disminuir la intensidad de los espasmos.
- Cloruro de oxibutinina : un relajante muscular involuntario y un agente espasmolítico, que se utiliza para reducir la espasticidad de la vejiga en pacientes con problemas de control de la vejiga.
- Tartrato de tolterodina : un relajante muscular involuntario y un agente espasmolítico, que se utiliza para reducir la espasticidad de la vejiga en pacientes con problemas de control de la vejiga.
- Cro System : para reducir la hiperactividad muscular (estudios existentes para la espasticidad)
- Toxina botulínica : para reducir la hiperactividad muscular (estudios existentes para pacientes con HSP)
- Antidepresivos (como inhibidores selectivos de la recaptación de serotonina, antidepresivos tricíclicos e inhibidores de la monoaminooxidasa): para pacientes que experimentan depresión clínica.
- Fisioterapia : para restaurar y mantener la capacidad de moverse; para reducir el tono muscular; para mantener o mejorar el rango de movimiento y movilidad; aumentar la fuerza y la coordinación; para prevenir complicaciones, como articulaciones congeladas, contracturas o úlceras por decúbito.
Pronóstico
Aunque la HSP es una condición progresiva, el pronóstico para las personas con HSP varía mucho. Afecta principalmente a las piernas, aunque puede haber cierta afectación de la parte superior del cuerpo en algunas personas. Algunos casos son gravemente discapacitantes, mientras que otros son menos discapacitantes y son compatibles con una vida productiva y plena. La mayoría de las personas con HSP tienen una esperanza de vida normal .
Epidemiología
En todo el mundo, se estima que la prevalencia de todas las paraplejias espásticas hereditarias combinadas es de 2 a 6 por cada 100.000 personas. Un estudio noruego de más de 2,5 millones de personas publicado en marzo de 2009 encontró una tasa de prevalencia de HSP de 7,4 / 100.000 de población, una tasa más alta, pero en el mismo rango que los estudios anteriores. No se encontraron diferencias en la tasa relacionada con el género y la edad promedio de inicio fue de 24 años. En los Estados Unidos , la paraplejía espástica hereditaria está catalogada como una "enfermedad rara" por la Oficina de Enfermedades Raras (ORD) de los Institutos Nacionales de Salud, lo que significa que el trastorno afecta a menos de 200.000 personas en la población estadounidense.
Referencias
Otras lecturas
- Entrada de GeneReviews / NCBI / NIH / UW sobre la paraplejía espástica 3A
- Entrada de GeneReviews / NCBI / NIH / UW sobre la descripción general de la paraplejía espástica hereditaria
- Warner, Tom (enero-febrero de 2007). "Paraplejía espástica hereditaria" (PDF) . Avances en Neurociencia Clínica y Rehabilitación . 6 (6): 16-17.
enlaces externos
| Clasificación | |
|---|---|
| Recursos externos |