Administración epidural - Epidural administration
| Administración epidural | |
|---|---|
 Un catéter epidural lumbar recién insertado . El sitio se preparó con tintura de yodo y aún no se aplicó el apósito . Se pueden ver marcas de profundidad a lo largo del eje del catéter.
| |
| ICD-9-CM | 03,90 |
| Malla | D000767 |
| Código OPS-301 | 8-910 |
La administración epidural (del griego antiguo ἐπί, "sobre, sobre" + duramadre ) es un método de administración de medicamentos en el que se inyecta un medicamento en el espacio epidural alrededor de la médula espinal . Los médicos y enfermeras anestesistas utilizan la vía epidural para administrar agentes anestésicos locales , analgésicos , medicamentos de diagnóstico como agentes de radiocontraste y otros medicamentos como los glucocorticoides . La administración epidural implica la colocación de un catéter en el espacio epidural, que puede permanecer colocado durante el tratamiento. La técnica de administración epidural intencional de medicamentos fue descrita por primera vez en 1921 por el cirujano militar español Fidel Pagés . En los Estados Unidos, más del 50% de los partos involucran el uso de anestesia epidural.
La anestesia epidural provoca una pérdida de sensibilidad , incluido el dolor , al bloquear la transmisión de señales a través de las fibras nerviosas en la médula espinal o cerca de ella. Por esta razón, las epidurales se usan comúnmente para controlar el dolor durante el parto y la cirugía . La técnica se considera segura y eficaz para aliviar el dolor durante el parto y la cirugía, y se considera más eficaz y segura que administrar analgésicos por vía oral o por vía intravenosa . También se puede usar una inyección epidural para administrar esteroides para el tratamiento de afecciones inflamatorias de la médula espinal. No se recomienda para personas con trastornos hemorrágicos graves, plaquetas bajas o infecciones cerca del lugar de inyección previsto. Las complicaciones graves de la administración epidural son raras, pero pueden incluir problemas resultantes de una administración incorrecta, así como efectos secundarios de los medicamentos administrados. Las complicaciones más comunes de las inyecciones epidurales incluyen problemas de sangrado, dolores de cabeza y un control inadecuado del dolor. La analgesia epidural durante el parto también puede afectar la capacidad de la madre para moverse durante el trabajo de parto. Dosis muy grandes de anestésicos o analgésicos pueden provocar depresión respiratoria .
Se puede administrar una inyección epidural en cualquier punto de la columna, pero más comúnmente en la columna lumbar , debajo del extremo de la médula espinal. El sitio de administración específico determina los nervios específicos afectados y, por lo tanto, el área del cuerpo desde la que se bloqueará el dolor. La inserción de un catéter epidural consiste en enhebrar una aguja entre huesos y ligamentos para llegar al espacio epidural sin llegar a perforar la duramadre. Se puede usar solución salina o aire para confirmar la colocación en el espacio epidural. Alternativamente, se pueden realizar imágenes directas del área de inyección con un ultrasonido portátil o fluoroscopia para confirmar la colocación correcta. Una vez colocado, el medicamento se puede administrar en una o más dosis únicas, o se puede infundir continuamente durante un período de tiempo. Cuando se coloca correctamente, un catéter epidural puede permanecer insertado durante varios días, pero generalmente se retira cuando el uso de métodos de administración menos invasivos (como tomar medicamentos por vía oral) es una alternativa viable.
Usos

Alivio del dolor durante el parto.
Las inyecciones epidurales se utilizan comúnmente para aliviar el dolor ( analgesia ) durante el parto. Esto generalmente implica la inyección epidural de un anestésico local y opioides , comúnmente llamado "epidural". Esto es más eficaz que los opioides orales o intravenosos y otras modalidades comunes de analgesia en el parto. Después de la administración de una epidural, es posible que la mujer no sienta dolor, pero aún puede sentir presión. La clonidina epidural se usa con poca frecuencia, pero se ha estudiado ampliamente para el tratamiento de la analgesia durante el trabajo de parto.
La analgesia epidural se considera un método más seguro y eficaz para aliviar el dolor durante el trabajo de parto en comparación con la analgesia intravenosa u oral. En una revisión Cochrane de 2018 de estudios que compararon la analgesia epidural con opiáceos orales , algunas ventajas de la analgesia epidural incluyeron una mejor eficacia, menos casos de uso de naloxona en recién nacidos y un menor riesgo de hiperventilación materna. Algunas desventajas de la epidural incluyeron un aumento en el número de cesáreas necesarias debido al sufrimiento fetal, un parto más prolongado, una mayor necesidad de oxitocina para estimular las contracciones uterinas , un mayor riesgo de presión arterial baja y debilidad muscular, así como fiebre. Sin embargo, la revisión no encontró diferencias en las tasas generales de partos por cesárea ni evidencia de efectos negativos para el bebé poco después del nacimiento. Además, la aparición de dolor de espalda a largo plazo no se modificó después del uso de la epidural. Las complicaciones de la analgesia epidural son raras, pero pueden incluir dolores de cabeza, mareos, dificultad para respirar y convulsiones para la madre. El niño puede experimentar latidos cardíacos lentos, disminución de la capacidad para regular la temperatura y posible exposición a los medicamentos administrados a la madre.
No hay una diferencia general en los resultados según el momento en que se administra la epidural a la madre, específicamente no hay cambios en la tasa de cesáreas, el parto que debe ser asistido por instrumentos y la duración del trabajo de parto. Tampoco hay cambios en la puntuación de Apgar del recién nacido entre la administración epidural temprana y tardía. Las epidurales distintas de las epidurales ambulatorias de dosis baja también afectan la capacidad de la madre para moverse durante el trabajo de parto. El movimiento como caminar o cambiar de posición puede ayudar a mejorar la comodidad del parto y disminuir el riesgo de complicaciones.
Alivio del dolor durante otras cirugías
Se ha demostrado que la analgesia epidural tiene varios beneficios después de otras cirugías, incluida la disminución de la necesidad del uso de opioides orales o sistémicos y la reducción del riesgo de problemas respiratorios posoperatorios, infecciones del tórax, necesidad de transfusiones de sangre e infartos de miocardio . Es menos probable que el uso de analgesia epidural después de la cirugía en lugar de analgesia sistémica disminuya la motilidad intestinal que ocurriría con la terapia sistémica con opioides a través del bloqueo del sistema nervioso simpático. Algunas cirugías en las que se puede usar la analgesia espinal incluyen cirugía abdominal inferior, cirugía de miembros inferiores, cirugía cardíaca y cirugía perineal.
Otros
La inyección de esteroides en el espacio epidural a veces se usa para tratar el dolor de la raíz nerviosa , el dolor radicular y la inflamación causada por afecciones como hernia de disco espinal , enfermedad degenerativa del disco y estenosis espinal . El riesgo de complicaciones por la administración de esteroides es bajo y las complicaciones suelen ser menores. El fármaco específico, la dosis y la frecuencia de administración influyen en el riesgo y la gravedad de las complicaciones. Las complicaciones de la administración epidural de esteroides son similares a los efectos secundarios de los esteroides administrados de otras formas y pueden incluir niveles de azúcar en sangre más altos de lo normal, especialmente en pacientes con diabetes tipo 2 . Un parche de sangre epidural consiste en una pequeña cantidad de la propia sangre de una persona que se inyecta en el espacio epidural. Esto se hace como método para sellar un orificio o una fuga en la epidural. La sangre inyectada se coagula en el sitio de la punción y cierra la fuga. Esto puede usarse para tratar el dolor de cabeza posterior a la punción dural y la pérdida de líquido cefalorraquídeo debido a la punción dural, que ocurre en aproximadamente el 1,5% de los procedimientos de analgesia epidural. Se inyecta una pequeña cantidad de la propia sangre de una persona en el espacio epidural, que coagula y cierra el sitio de la punción.
Contraindicaciones
El uso de analgesia y anestesia epidural se considera seguro y eficaz en la mayoría de las situaciones. La analgesia epidural está contraindicada en personas que tienen complicaciones como celulitis cerca del lugar de la inyección o coagulopatía grave. En algunos casos, puede estar contraindicado en personas con niveles bajos de plaquetas, aumento de la presión intracraneal o disminución del gasto cardíaco . Debido al riesgo de progresión de la enfermedad, también está potencialmente contraindicado en personas con enfermedad neurológica progresiva preexistente. Algunas afecciones cardíacas, como la estenosis de las válvulas aórtica o mitral, también son una contraindicación para el uso de la administración epidural, como la presión arterial baja o la hipovolemia . La epidural generalmente no se usa en personas a las que se les administra terapia de anticoagulación, ya que aumenta el riesgo de complicaciones por la epidural.
Riesgos y complicaciones
Además de bloquear los nervios que transportan las señales de dolor, los anestésicos locales pueden bloquear los nervios que transportan otras señales, aunque las fibras nerviosas sensoriales son más sensibles a los efectos de los anestésicos locales que las fibras nerviosas motoras . Por esta razón, generalmente se puede lograr un control adecuado del dolor sin bloquear las neuronas motoras, lo que causaría una pérdida del control muscular si ocurriera. Dependiendo del fármaco y la dosis administrada, los efectos pueden durar solo unos minutos o hasta varias horas. Como tal, una epidural puede proporcionar control del dolor sin afectar tanto la fuerza muscular. Por ejemplo, una mujer en trabajo de parto a la que se le administra analgesia continua a través de una epidural puede no tener deterioro en su capacidad para moverse. Es más probable que las dosis más grandes de medicamentos provoquen efectos secundarios. Dosis muy grandes de algunos medicamentos pueden causar parálisis de los músculos intercostales y del diafragma torácico responsables de la respiración, lo que puede provocar depresión o paro respiratorio. También puede resultar en la pérdida de la entrada del nervio simpático al corazón, lo que puede causar una disminución significativa de la frecuencia cardíaca y la presión arterial. Las personas obesas , las que han dado a luz antes , las que tienen antecedentes de uso de opiáceos o las que tienen una dilatación cervical de más de 7 cm tienen un mayor riesgo de un control inadecuado del dolor. Si la duramadre se perfora accidentalmente durante la administración, puede provocar que el líquido cefalorraquídeo se filtre hacia el espacio epidural, provocando un dolor de cabeza posterior a la punción dural. Esto ocurre en aproximadamente 1 de cada 100 procedimientos epidurales. Este dolor de cabeza puede ser intenso y durar varios días, o rara vez de semanas a meses, y es causado por una reducción de la presión del LCR. Los dolores de cabeza leves posteriores a la punción dural se pueden tratar con cafeína y gabapentina, mientras que los dolores de cabeza intensos se pueden tratar con un parche de sangre epidural, aunque la mayoría de los casos se resuelven espontáneamente con el tiempo. Las complicaciones menos comunes pero más graves incluyen hematoma subdural y trombosis venosa cerebral . En raras ocasiones, el catéter epidural también puede colocarse inadvertidamente en el espacio subaracnoideo, lo que ocurre en menos de 1 de cada 1000 procedimientos. Si esto ocurre, el líquido cefalorraquídeo se puede aspirar libremente del catéter, y esto se utiliza para detectar una mala colocación. Cuando esto ocurre, el catéter se retira y se reemplaza en otro lugar, aunque en ocasiones no se puede aspirar líquido a pesar de una punción dural. Si no se reconoce la punción dural, se pueden administrar grandes dosis de anestésico directamente en el líquido cefalorraquídeo. Esto puede resultar en un bloqueo alto o, más raramente, una columna vertebral total , donde el anestésico se administra directamente al tronco del encéfalo, causando pérdida del conocimiento y, a veces, convulsiones .
Las administraciones epidurales también pueden causar problemas de sangrado, incluido el "golpe con sangre", que ocurre en aproximadamente 1 de cada 30 a 50 personas. Esto ocurre cuando las venas epidurales se perforan inadvertidamente con la aguja durante la inserción. Es una ocurrencia común y generalmente no se considera un problema en personas que tienen una coagulación sanguínea normal. Los problemas neurológicos permanentes por punción sanguinolenta son extremadamente raros, estimados en menos del 0.07% de las ocurrencias. Sin embargo, las personas que tienen una coagulopatía pueden tener riesgo de hematoma epidural y las que tienen trombocitopenia pueden sangrar más de lo esperado. Una revisión Cochrane de 2018 no encontró evidencia con respecto al efecto de las transfusiones de plaquetas antes de una punción lumbar o anestesia epidural para los participantes que padecen trombocitopenia . No está claro si el sangrado relacionado con la cirugía mayor dentro de las 24 horas y las complicaciones relacionadas con la cirugía hasta 7 días después del procedimiento se ven afectadas por el uso de la epidural.
Las complicaciones raras de la administración epidural incluyen la formación de un absceso epidural (1 en 145,000) o hematoma epidural (1 en 168,000), lesión neurológica que dura más de 1 año (1 en 240,000), paraplejía (1 en 250,000) y aracnoiditis . una epidural puede causar la muerte (1 de cada 100.000).
Específico de la medicación
Si la bupivacaína, un medicamento comúnmente administrado por vía epidural, se administra inadvertidamente en una vena, puede causar excitación, nerviosismo, hormigueo alrededor de la boca, tinnitus, temblor, mareos, visión borrosa o convulsiones, así como depresión del sistema nervioso central, pérdida de conciencia, depresión respiratoria y apnea. La bupivacaína destinada a la administración epidural se ha relacionado con paros cardíacos que resultan en la muerte cuando se administra accidentalmente en una vena en lugar del espacio epidural. La administración de grandes dosis de opioides en el espacio epidural puede causar picazón y depresión respiratoria. La sensación de necesidad de orinar a menudo disminuye significativamente o desaparece por completo después de la administración de anestésicos locales epidurales u opioides. Debido a esto, a menudo se coloca un catéter urinario mientras dura la infusión epidural.
En muchas mujeres que reciben analgesia epidural durante el trabajo de parto, la oxitocina también se usa para aumentar las contracciones uterinas. En un estudio que examinó la tasa de lactancia materna dos días después de la anestesia epidural durante el parto, la analgesia epidural utilizada en combinación con oxitocina resultó en niveles más bajos de oxitocina y prolactina materna en respuesta a la lactancia materna en el segundo día después del nacimiento. Esto resulta en una disminución en la cantidad de leche producida.
Técnica
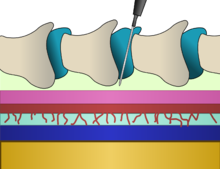
Anatomía
Se inyecta una epidural en el espacio epidural, dentro del canal espinal óseo pero justo fuera de la duramadre . En contacto con la superficie interna de la duramadre hay otra membrana llamada aracnoides , que contiene el líquido cefalorraquídeo. En los adultos, la médula espinal termina alrededor del nivel del disco entre L1 y L2, mientras que en los recién nacidos se extiende hasta L3 pero puede llegar hasta L4. Por debajo de la médula espinal hay un manojo de nervios conocida como la cola de caballo o "cola de caballo". Por lo tanto, las inyecciones epidurales lumbares conllevan un riesgo bajo de lesionar la médula espinal. La inserción de una aguja epidural implica enhebrar una aguja entre los huesos, a través de los ligamentos y en el espacio epidural sin perforar la capa inmediatamente debajo que contiene LCR bajo presión.
Inserción
La administración epidural es un procedimiento que requiere que la persona que realiza la inserción sea técnicamente competente para evitar complicaciones. La competencia se puede entrenar usando plátanos u otras frutas como modelo.
La persona que recibe la epidural puede estar sentada o acostada de costado o boca abajo. El nivel de la columna en el que se coloca el catéter depende principalmente del sitio de la operación prevista, según la ubicación del dolor. La cresta ilíaca es un punto de referencia anatómico de uso común para las inyecciones epidurales lumbares, ya que este nivel se corresponde aproximadamente con la cuarta vértebra lumbar, que suele estar muy por debajo de la terminación de la médula espinal . La aguja de Tuohy , diseñada con una punta curvada de 90 grados y un orificio lateral para redirigir el catéter insertado verticalmente a lo largo del eje de la columna, puede insertarse en la línea media, entre las apófisis espinosas . Cuando se utiliza un abordaje paramediano, la punta de la aguja pasa a lo largo de un estante de hueso vertebral llamado lámina hasta justo antes de llegar al ligamento amarillo y al espacio epidural.
Junto con una pérdida repentina de resistencia a la presión sobre el émbolo de la jeringa, el operador puede sentir una ligera sensación de clic cuando la punta de la aguja atraviesa el ligamento amarillo y entra en el espacio epidural. Se puede usar solución salina o aire para identificar la ubicación en el espacio epidural. Una revisión sistemática de 2014 no mostró diferencias en términos de seguridad o eficacia entre el uso de solución salina y aire para este propósito. Además de la técnica de pérdida de resistencia, se pueden utilizar imágenes directas de la ubicación. Esto se puede realizar con un escáner de ultrasonido portátil o fluoroscopia (imágenes de rayos X en movimiento). Después de colocar la punta de la aguja, se inserta un catéter o un tubo pequeño a través de la aguja en el espacio epidural. Luego se retira la aguja sobre el catéter. Por lo general, el catéter se inserta de 4 a 6 cm en el espacio epidural y, por lo general, se fija a la piel con cinta adhesiva, similar a una vía intravenosa .
Uso y eliminación
Si se desea una acción de corta duración, se puede administrar una dosis única de medicamento llamada bolo . A partir de entonces, este bolo puede repetirse si es necesario siempre que el catéter permanezca intacto. Para un efecto prolongado, se puede utilizar una infusión continua de medicación. Existe alguna evidencia de que una técnica de bolo intermitente automatizado puede proporcionar un mejor control del dolor que una técnica de infusión continua incluso cuando las dosis totales administradas son idénticas. Por lo general, los efectos del bloqueo epidural se notan por debajo de un nivel o porción específica del cuerpo , determinado por el lugar de la inyección. Una inyección más alta puede resultar en la preservación de la función nerviosa en los nervios espinales inferiores . Por ejemplo, una epidural torácica realizada para una cirugía abdominal superior puede no tener ningún efecto en el área que rodea los genitales u órganos pélvicos.
Técnicas combinadas espinal-epidural
Para algunos procedimientos en los que se desea tanto el inicio rápido de un anestésico espinal como los efectos analgésicos posoperatorios de una epidural, se pueden usar ambas técnicas en combinación. Esto se llama anestesia combinada espinal y epidural (CSE). La anestesia espinal se puede administrar en un lugar y la epidural en un lugar adyacente. Alternativamente, después de localizar el espacio epidural con la aguja de Tuohy, se puede insertar una aguja espinal a través de la aguja de Tuohy en el espacio subaracnoideo . Luego se administra la dosis espinal, se retira la aguja espinal y se inserta el catéter epidural normalmente. Este método, conocido como la técnica de "aguja a través de aguja", puede estar asociado con un riesgo ligeramente mayor de colocar el catéter en el espacio subaracnoideo.
Recuperación
La analgesia epidural generalmente se tolera bien, con un tiempo de recuperación rápido después de que se completa la administración y se retira la epidural. El catéter epidural generalmente se retira cuando es posible cambiar de manera segura a la administración oral de medicamentos, aunque los catéteres pueden permanecer en su lugar de manera segura durante varios días con poco riesgo de infección bacteriana, particularmente si la piel se prepara con una solución de clorhexidina . Los catéteres epidurales tunelizados subcutáneamente pueden dejarse colocados de forma segura durante períodos más prolongados, con un riesgo bajo de infección u otras complicaciones. Independientemente de la duración del uso, los efectos de un medicamento administrado por vía epidural, incluido el entumecimiento si se usa para analgesia, generalmente desaparecen unas pocas horas después de suspender la epidural, con una recuperación completa de la función normal en 24 horas.
El uso de analgesia epidural durante un parto no tiene ningún efecto sobre si se debe realizar una cesárea en futuros partos. Por lo general, la analgesia epidural durante el parto tampoco tiene efectos negativos sobre la salud a largo plazo de la madre o el niño. El uso de analgesia epidural versus analgesia oral o ninguna analgesia no tiene ningún efecto sobre la duración normal de la estancia hospitalaria después del parto, la única diferencia es que se debe tener cuidado alrededor del sitio de inserción epidural para prevenir infecciones. Después de la analgesia epidural utilizada para la cirugía gastrointestinal, el tiempo hasta la recuperación de la función gastrointestinal normal no es significativamente diferente del tiempo de recuperación después de la analgesia intravenosa. El uso de analgesia epidural durante las cirugías cardíacas puede acortar la cantidad de tiempo que una persona requiere asistencia respiratoria después de la cirugía, pero se desconoce si acorta la estadía general en el hospital después de la cirugía.
Historia

El primer registro de una inyección epidural es de 1885, cuando el neurólogo estadounidense James Corning de Acorn Hall en Morristown, Nueva Jersey, utilizó la técnica para realizar un bloqueo neuroaxial . Corning inyectó inadvertidamente 111 mg de cocaína en el espacio epidural de un voluntario masculino sano, aunque en ese momento creía que lo estaba inyectando en el espacio subaracnoideo. Después de esto, en 1901 Fernand Cathelin informó por primera vez sobre el bloqueo intencional de los nervios sacro y coccígeo inferiores a través del espacio epidural mediante la inyección de anestésico local a través del hiato sacro . La técnica de pérdida de resistencia fue descrita por primera vez por Achile Dogliotti en 1933, luego de lo cual Alberto Gutiérrez describió la técnica de caída colgante. Ambas técnicas se utilizan ahora para identificar cuándo se ha colocado correctamente la aguja en el espacio epidural.
En 1921 Fidel Pagés , un cirujano militar de España, desarrolló la técnica de la anestesia epidural lumbar "de un solo disparo", que luego fue popularizada por el cirujano italiano Achille Mario Dogliotti. Posteriormente, en 1931 Eugen Aburel describió el uso de un catéter epidural continuo para aliviar el dolor durante el parto. En 1941, Robert Hingson y Waldo Edwards registraron el uso de anestesia caudal continua con una aguja permanente, tras lo cual describieron el uso de un catéter flexible para anestesia caudal continua en una mujer en trabajo de parto en 1942. En 1947, Manuel Curbelo describió la colocación de un catéter epidural lumbar, y en 1979, Behar informó del primer uso de una epidural para administrar narcóticos.
sociedad y Cultura
Algunas personas continúan preocupadas de que las mujeres a las que se les administra analgesia epidural durante el trabajo de parto tengan más probabilidades de requerir un parto por cesárea, según estudios observacionales más antiguos. Sin embargo, la evidencia ha demostrado que el uso de analgesia epidural durante el trabajo de parto no tiene ningún efecto estadísticamente significativo sobre la necesidad de realizar un parto por cesárea. Una revisión Cochrane de 2018 no encontró un aumento en la tasa de parto por cesárea cuando se utilizó analgesia epidural. Sin embargo, la analgesia epidural alarga la segunda etapa del trabajo de parto de 15 a 30 minutos, lo que puede aumentar el riesgo de que el parto deba ser asistido por instrumentos.
En los Estados Unidos en 1998, se informó que más de la mitad de los partos involucraron el uso de analgesia epidural, y en 2008 esto había aumentado al 61% de los nacimientos. En el Reino Unido, el Servicio Nacional de Salud ofrece a todas las mujeres durante el parto a través del Servicio Nacional de Salud desde 1980. En 1998, la analgesia epidural se utilizaba en el Reino Unido para casi el 25% de los partos. En Japón, la mayoría de los partos tienen lugar en hospitales primarios o secundarios en los que no se ofrece analgesia epidural.
En algunos países desarrollados, más del 70% de los partos involucran analgesia epidural. Otros estudios han demostrado que las mujeres de minorías y los inmigrantes tienen menos probabilidades de recibir analgesia epidural durante el parto. Incluso en países con cobertura sanitaria universal como Canadá, los factores socioeconómicos como la raza, la estabilidad financiera y la educación influyen en la tasa a la que las mujeres reciben analgesia epidural. Una encuesta realizada en 2014 encontró que más de la mitad de las mujeres embarazadas (79,5%) no sabía qué era la analgesia epidural o para qué se usaba, mientras que el 76,5% de las mujeres utilizaría la analgesia epidural si se la ofreciera después de que se les explicara.
Referencias
Otras lecturas
- Boqing Chen y Patrick M. Foye, UMDNJ: Escuela de Medicina de Nueva Jersey, Inyecciones epidurales de esteroides: tratamiento no quirúrgico del dolor de columna , eMedicine: Medicina física y rehabilitación (PM&R), agosto de 2005. También disponible en línea .
- Leighton BL, Halpern SH (2002). "Los efectos de la analgesia epidural sobre el trabajo de parto, los resultados maternos y neonatales: una revisión sistemática". Soy J Obstet Gynecol . 186 (5 Suppl Nature): S69–77. doi : 10.1067 / mob.2002.121813 . PMID 12011873 .
- Zhang J, Yancey MK, Klebanoff MA, Schwarz J, Schweitzer D (2001). "¿La analgesia epidural prolonga el trabajo de parto y aumenta el riesgo de parto por cesárea? Un experimento natural". Soy J Obstet Gynecol . 185 (1): 128–34. doi : 10.1067 / mob.2001.113874 . PMID 11483916 .
enlaces externos

